Humane Papillomviren – Wikipedia
| Humane Papillomviren | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
 mehrere HPV im Elektronenmikroskop | ||||||||||||||
| Systematik | ||||||||||||||
| ||||||||||||||
| Taxonomische Merkmale | ||||||||||||||
| ||||||||||||||
| Wissenschaftlicher Name | ||||||||||||||
| Papillomaviridae | ||||||||||||||
| Links | ||||||||||||||
|
Humane Papillomviren (HPV, auch humane Papillomaviren, englisch human papillomaviruses) bilden eine Gruppe von DNA-Viren, die in mittlerweile mehr als 200 verschiedene Typen eingeteilt werden. Die HPV sind unbehüllte, doppelsträngige DNA-Viren (dsDNA) und gehören zur Familie der Papillomaviridae und den Gattungen Alphapapillomavirus, Betapapillomavirus und Gammapapillomavirus. Sie infizieren Epithelzellen der Haut und verschiedener Schleimhäute und können bei den infizierten Zellen ein unkontrolliertes tumorartiges Wachstum hervorrufen. Diese Tumoren sind oft gutartig und führen zur Warzenbildung an der betroffenen Haut- oder Schleimhautstelle (dem Ort der Infektion). Wenn die Infektion im Genital- oder Analbereich entsteht (i. d. R. durch Geschlechtsverkehr), kommt es zur Bildung von Genitalwarzen (z. B. Feigwarzen). HPV kann durch Oralverkehr auch auf die Mundschleimhaut übertragen werden und dort Mundtumoren auslösen.[2]
Einige HPV-Typen können jedoch Jahre später bösartige Veränderungen hervorrufen, bei Frauen insbesondere das Zervixkarzinom (Gebärmutterhalskrebs). Auch ein erheblicher Anteil der Scheiden-, Penis- und Analkarzinome sowie der Karzinome des Mund- und Rachenbereichs sind Folge einer vorausgegangenen HPV-Infektion.[3] Ferner ist eine HPV-Infektion anscheinend an der Entstehung von Basalzellenkrebs („weißer Hautkrebs“) begünstigend beteiligt.[4][5][6]
Die Genprodukte dieser Viren, vor allem die des E6- und E7-Gens, verhindern den programmierten Zelltod (die Apoptose) und machen eine Reparatur des DNA-Doppelstranges unmöglich. Die durch HPV verursachten Hautveränderungen sind häufig nicht mit bloßem Auge zu erkennen. Besondere Probleme stellen die durch die Viren verursachten Entartungen bei unkontrolliertem Wachstum dar, zum Beispiel wenn die Körperabwehr durch eine andere Erkrankung geschwächt ist.
Geschichte
[Bearbeiten | Quelltext bearbeiten]Die erste Darstellung der Viren unter dem Elektronenmikroskop gelang 1949.[7] Ab Mitte der 1970er Jahre[8] wurden sie insbesondere in den Laboren von Harald zur Hausen und Gérard Orth vom Institut Pasteur untersucht und bereits 1976 postulierte zur Hausen, dass Papillomaviren Gebärmutterhalskrebs auslösen können, dies konnte er später wissenschaftlich beweisen. Anschließend entwickelte seine Arbeitsgruppe einen Impfstoff gegen HPV-Infektionen. Der erste Impfstoff („Gardasil“) wurde 2006 zugelassen und war zugleich der erste Impfstoff weltweit zur Verhinderung von bösartigen Tumoren. 2008 erhielt zur Hausen für die Entdeckung des Zusammenhangs von HPV mit Gebärmutterhalskrebs den Nobelpreis für Physiologie oder Medizin.
Seit 2018 gilt der 4. März eines Jahres als „International HPV Awareness Day“, er soll das Bewusstsein für das Krebsrisiko durch HPV und für Präventionsmaßnahmen stärken.[9]
Aufbau
[Bearbeiten | Quelltext bearbeiten]Die unbehüllten Virionen von HPV sind 52–55 nm groß und bestehen aus einem ikosaedrischen Kapsid (T=7). Dieses ist aus 72 Kapsomeren (Pentameren) aufgebaut.[10] Die Kapsomere werden von zwei Strukturproteinen (L1 und L2) gebildet, hierbei steht „L“ für late (spät). L1 macht etwa 80 % des gesamten viralen Proteine aus und ist 55 kDa groß, L2 etwa 70 kDa. L1 kann in-vitro spontan mit oder ohne L2 zu virusartigen Partikeln assemblieren.
Im Inneren des Kapsids liegt die ca. 8000 bp lange, ringförmige Doppelstrang-DNA, sie ist an zellulären Histonen gebunden.[10] Das virale Genom kodiert für acht offene Leserahmen (ORFs) und kann funktionell unterteilt werden. So gibt es eine E-Region (early, früh), die die frühen Virusgene (für E1 bis E7) kodiert – diese sind für die Genexpression, Replikation und den viralen Lebenszyklus nötig. Darüber hinaus finden sich zwei späte Gene („late genes“ für L1 und L2) für die das Genom einschließende Proteinhülle.[11]
Schließlich kodiert der ORF einen überwiegend nicht-kodierenden Teil, der als lange Kontrollregion (LCR),[10] früher auch als upstream regulatory region (URR)[12] bezeichnet wird. Sie enthält cis-Elemente, die für die Replikation und Transkription der viralen DNA notwendig sind. Die viralen E-Proteine werden von einem frühen Promotor (z. B. P97 bei HPV31), die L-Proteine hauptsächlich von einem späten Promotor (P742 bei HPV31) transkribiert.[10]
E1 zeigt als einziges virales Protein eine DNA-Helikasefunktion. Nach Binden am Replikationsursprung (ori) der viralen DNA rekrutiert es den zellulären Replikationsapparat der Wirtszelle, wodurch die virale DNA-Replikation initiiert wird.
Die Expressionslevel werden durch E2 gesteuert, es kann als Repressor oder Aktivator fungieren. Zudem verhilft es E1, an den ori zu gelangen, wodurch es die Replikation verstärkt. Schließlich ist es für die Aufteilung des viralen Genoms, der vegetativen DNA-Replikation, für posttranskriptionelle Prozesse und möglicherweise auch beim Verpacken essentiell.[13]
Virusgruppen
[Bearbeiten | Quelltext bearbeiten]Zu unterscheiden ist die Klassifikation (anhand des Krankheitsbildes und -verlaufs) und die Taxonomie (anhand der genetischen Verwandtschaft).
Klassifikation
[Bearbeiten | Quelltext bearbeiten]Bisher sind über 220 HPV-Typen vollständig beschrieben.[14] Die Einteilung erfolgt auf Basis der genomischen L1-Gensequenz. Wenn diese mehr als 10 % zum nächstverwandten Typ abweicht, handelt es sich um einen eigenständigen HPV-Typ. Bei bis zu 60 % Sequenzübereinstimmung lassen sich HPV-Typen in Gattungen zuordnen (alpha, beta, gamma, mu und nu) und bei 60–70 % Übereinstimmung in Spezies unterteilen.[14] Ferner kann man gemäß Gewebetropismus, also der Affinität zur Infizierung bestimmter Zellen, HPV-Typen in kutane Typen (Hautzellen; HPV-Typen 1, 2, 5, 8) oder mukosale Typen (Schleimhautzellen, historisch als „genitale“ Typen z. B. HPV 6, 11, 16, 18) unterscheiden.
Nur HPV aus der Gattung alpha können neben der Haut auch die Schleimhaut infizieren[15], etwa 40 davon infizieren menschliche Haut und Schleimhäute im Anogenitalbereich (Anus und Genitalien) sowie im Mund-/Rachenbereich. Nach der Wahrscheinlichkeit, dass diese HPV-Typen bösartige Tumoren auslösen können, also karzinogen (krebsauslösend) sind, können sie nach dem Schema der Internationalen Agentur für Krebsforschung (IARC) in vier Gruppen eingeteilt werden:[16][17]
- Niedrigrisiko-Typen (low risk) sind fast nie direkt an der Entwicklung eines Zervixkarzinoms beteiligt. Bei multiplen Infektionen (Infektionen mit mehr als einem HPV-Genotyp) können sie aber auch in Zervixkarzinomen nachgewiesen werden, dann jedoch zusammen mit einem klinisch relevanten Hochrisikotyp. Zu dieser Gruppe werden auch HPV 6 und 11 gezählt, die nahezu alle Warzen im Ano-Genitalbereich (z. B. Condylomata acuminata, auch „Feigwarzen“ genannt), sowie die rezidivierende respiratorische Papillomatose verursachen, aber nicht karzinogen sind. Weitere Low-risk-Typen sind 13, 40, 43, 44, und 74.[11]
- Eventuell karzinogene Virustypen, dies entspricht den IARC-Gruppen 2A („wahrscheinlich“) und 2B („möglicherweise“ krebsauslösend). Hierzu werden HPV 26, 30, 34, 53, 66, 67, 68 (Gruppe 2A), 70, 73, 82, 85 und 97 gezählt.[11]
- Hochrisiko-Typen (high risk) sind bei 99,7 % aller Fälle von Zervixkarzinomen (Krebstumoren des Gebärmutterhalses) identifiziert worden. Die Mehrheit der Zervixkarzinome (etwa 70 %) wiederum wird durch die Hochrisikotypen 16 und 18 hervorgerufen, gefolgt von den Genotypen 31 und 33. Bei beinahe jedem Auftreten eines Zervixkarzinoms (Krebserkrankung des Epithelgewebes des Gebärmutterhalses) ist mindestens eine der High-risk-HPV-Gruppen in einem HPV-Screening nachweisbar. Auch einige Krebserkrankungen im Bereich des Afters sowie des Mundes gelten als HPV-assoziiert. Die IARC hat die 12 Genotypen 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 und 59 offiziell als krebserregend eingestuft.[18][15] Die gefährlichen Virusuntergruppen sind nachweislich nicht nur an der Entstehung von Gebärmutterhalskrebs beteiligt, sondern man findet sie auch bei Krebserkrankungen des Penis, der Vulva (äußeres weibliches Genital), des Anus und des Rachenraumes.
- Außerdem gibt es noch eine Gruppe HP-Viren ohne eindeutige Risikozuordnung (HPV genotypes of undetermined risk).
Systematik
[Bearbeiten | Quelltext bearbeiten]Die Entscheidung über verschiedene Taxa (taxonomische, d. h. Verwandtschaftsgruppen) wird von einem internationalen Gremium, dem International Committee on Taxonomy of Viruses (ICTV), beraten und getroffen. Die Taxonomie der Papillomaviridae ist mit Stand November 2018 folgende (bei Gattungen mit nur einer einzigen Species trägt diese die Nummer 1 und ist nicht eigens aufgeführt):
- Familie Papillomaviridae
- Unterfamilie Firstpapillomavirinae
- Genus Alphapapillomavirus (mit Species Alphapapillomavirus 1 bis 14)
- Genus Betapapillomavirus (mit Species Betapapillomavirus 1 bis 6)
- Genus Gammapapillomavirus (mit Species Gammapapillomavirus 1 bis 27)
- Genus Deltapapillomavirus[19] (mit Species Deltapapillomavirus 1 bis 7)
- Genus Epsilonpapillomavirus (mit Species Epsilonpapillomavirus 1 und 2)
- Genus Zetapapillomavirus
- Genus Etapapillomavirus
- Genus Thetapapillomavirus
- Genus Iotapapillomavirus (mit Species Iotapapillomavirus 1 und 2)
- Genus Kappapapillomavirus (mit Species Kappapapillomavirus 1 und 2)
- Genus Lambdapapillomavirus (mit Species Lambdapapillomavirus 1 bis 5)
- Genus Mupapillomavirus[20] (mit Species Mupapillomavirus 1 bis 3)
- Genus Nupapillomavirus[21]
- Genus Xipapillomavirus (mit Species Xipapillomavirus 1 bis 5)
- Genus Omikronpapillomavirus
- Genus Chipapillomavirus (mit Species Chipapillomavirus 1 bis 3)
- Genus Pipapillomavirus (mit Species Pipapillomavirus 1 und 2)
- Genus Rhopapillomavirus (mit Species Rhopapillomavirus 1 und 2)
- Genus Sigmapapillomavirus
- Genus Taupapillomavirus (mit Species Taupapillomavirus 1 bis 3)
- Genus Upsilonpapillomavirus (mit Species Upsilonpapillomavirus 1 bis 3)
- Genus Phipapillomavirus
- Genus Psipapillomavirus (mit Species Psipapillomavirus 1 bis 3)
- Genus Omegapapillomavirus
- Genus Dyodeltapapillomavirus
- Genus Dyoepsilonpapillomavirus
- Genus Dyozetapapillomavirus
- Genus Dyoetapapillomavirus
- Genus Dyothetapapillomavirus
- Genus Dyoiotapapillomavirus (mit Species Dyoiotapapillomavirus 1 und 2)
- Genus Dyokappapapillomavirus (mit Species Dyokappapapillomavirus 1 bis 5)
- Genus Dyolambdapapillomavirus
- Genus Dyomupapillomavirus
- Genus Dyonupapillomavirus
- Genus Dyoxipapillomavirus (mit Species Dyoxipapillomavirus 1 und 2)
- Genus Dyoomikronpapillomavirus
- Genus Dyopipapillomavirus
- Genus Dyorhopapillomavirus
- Genus Dyosigmapapillomavirus
- Genus Dyotaupapillomavirus
- Genus Dyophipapillomavirus
- Genus Dyoupsilonpapillomavirus
- Genus Dyopsipapillomavirus
- Genus Dyoomegapapillomavirus
- Genus Treisdeltapapillomavirus
- Genus Treisepsilonpapillomavirus
- Genus Treiszetapapillomavirus
- Genus Treisetapapillomavirus
- Genus Treisthetapapillomavirus
- Genus Treisiotapapillomavirus
- Genus Treiskappapapillomavirus
- Unterfamilie Secondpapillomavirinae
- Genus Alefpapillomavirus
- Unterfamilie Firstpapillomavirinae
Übertragung
[Bearbeiten | Quelltext bearbeiten]| Klassifikation nach ICD-10 | |
|---|---|
| B97.7[22] | Papillomaviren als Ursache von Krankheiten, die in anderen Kapiteln klassifiziert sind |
| B07[22] | Viruswarzen |
| Z22.8[22] | Keimträger sonstiger Infektionskrankheiten |
| ICD-10 online (WHO-Version 2019) | |
Die Infektion verläuft hauptsächlich über Hautkontakt, bei bestimmten Virentypen primär durch ungeschützten Sexualverkehr (Genital-, Anal- oder Oralverkehr). Die HPV-Infektion ist daher eine der häufigsten durch Geschlechtsverkehr übertragenen Infektionen, oft jedoch bleibt die Ansteckung unbemerkt. Kondome können das Ansteckungsrisiko reduzieren, aber nicht verhindern.[23] Zudem erzeugt die Verwendung im Gegensatz zur Impfung keine Immunität. Seltener werden die Viren auch durch gemeinsam benutzte Handtücher, Trinkgläser oder Zahnbürsten übertragen. Im Rahmen einer bereits bestehenden Infektion kann eine Schamhaarentfernung mittels Rasur zu einer Infektion zuvor nicht betroffener Körperregionen führen.
Häufigkeit
[Bearbeiten | Quelltext bearbeiten]Die Prävalenz von HPV ist in afrikanischen Ländern am höchsten und in Europa und in Ländern am östlichen Mittelmeer am geringsten.[24] Am häufigsten wurden die Hochrisikotypen 16 und 18 nachgewiesen. In Deutschland gibt es keine Meldepflicht für HPV-Infektionen, daher fehlen regelmäßig erhobene Daten zur Häufigkeit.[25] Durch Studien kann man diese aber abschätzen, so liegt die Inzidenz bei vermutlich 170 Fälle pro 100.000 Personen-Jahren (definiert als Jahre, die die Personen während der Studie unter Beobachtung standen). Unter Frauen war diese mit 627 pro 100.000 Personenjahre in der Altersgruppe der 20- bis 24-Jährigen am höchsten und bei den Männern in der Altersgruppe der 25- bis 29-Jährigen mit 457 pro 100.000 Personenjahre.[25]
Fast 80 % der Weltbevölkerung sind mit 50 Jahren an HPV infiziert.[26] Bei Frauen unter 30 Jahren liegt die Infektionsrate bei bis zu 25 %. Bei über 30-Jährigen beträgt sie immer noch bis 8 %. Die HPV-Infektion heilt häufig innerhalb von Monaten bis hin zu anderthalb Jahren ab. Auch die generelle Immunitätslage der Frau spielt hierbei eine wichtige Rolle, daher haben Raucherinnen ein höheres Risiko.
Allgemeine Zahlen zu den Infektionsraten bei Männern gibt es nicht. Ursache für den Mangel an Zahlenmaterial ist das Nichtvorhandensein regulärer Vorsorgeuntersuchungen in diesem Bereich bei Männern. Bekannt ist, dass, wenn einer der Partner Läsionen aufweist, auch der andere mit hoher Wahrscheinlichkeit mit einem HPV infiziert ist. Bei bis zu 70 % der männlichen Partner einer Frau, die im HPV-Screening positiv getestet wurde, besteht ebenfalls eine Infektion, die jedoch oft nur kleinste Läsionen am Penis verursacht. Männer sind sich daher der Infektion mit dem HP-Virus oft gar nicht bewusst und bemerken diese nicht. Dennoch sind sie Überträger.
Eine von den US-Zentren zur Krankheitskontrolle und Vorbeugung (CDC) im März 2008 vorgestellte Studie unter 838 US-Amerikanerinnen zwischen 14 und 19 Jahren zeigte, dass 18,3 % von ihnen Papillomvirenträger waren.
Krankheitsfolgen
[Bearbeiten | Quelltext bearbeiten]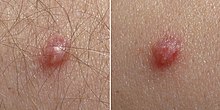
Nach einer Infektion können Papillomviren oft jahrelang inaktiv bleiben. Dies gilt sowohl für die Low-risk- als auch für die High-risk-Viren. Das heißt, dass sich auch Wochen bis Monate bzw. bis zu einem Jahr nach einem Sexualkontakt sowohl von heterosexuellen wie auch homosexuellen Paaren Genitalwarzen bilden können und damit die Suche nach dem infektiösen Sexualpartner sehr erschwert wird. Die häufigsten Krankheitsfolgen sind Warzen, besonders Feigwarzen (Condylomata acuminata), und bei Frauen das Zervixkarzinom (Krebserkrankung des Gebärmutterhalses).
HPV gehört zusammen mit dem Hepatitis-B-Virus (HBV), dem Hepatitis-C-Virus (HCV), dem Epstein-Barr-Virus (EBV), dem Humanen T-lymphotropen Virus 1 (HTLV-1) und dem Humanen Herpesvirus 8 (HHV-8, auch Kaposi-Sarkom-Herpesvirus, KSHV) zu einer Gruppe von humanen cancerogenen Viren (Onkoviren), die weltweit für 10 bis 15 Prozent aller Krebserkrankungen verantwortlich sind.[27]
Tritt eine Infektion mit Papillomviren in Kombination mit einem bestimmten Gendefekt auf, kann sich eine als Epidermodysplasia verruciformis bezeichnete chronisch-generalisierte HPV-Infektion entwickeln.[28]
Übersicht
[Bearbeiten | Quelltext bearbeiten]| HPV-Typen | Krankheitsfolgen |
|---|---|
| HPV Typ 6 und 11 („low risk“) | Condylomata acuminata („Feigwarzen“, Viruswarzen der Schleimhaut) und Buschke-Löwenstein-Tumor; sehr selten: Rezidivierende respiratorische Papillomatose[29][30] (multiples, rezidivierendes Auftreten von meist gutartigen Plattenepithelpapillomen im Kehlkopf bis in Luftröhre (Trachea) und Lunge). |
| HPV Typ 6 und 11 („low risk“) sowie 16, 18 und 31 („high risk“) | Condylomata plana (werden je nach Lokalisation als CIN, VIN, VAIN, AIN und PIN bezeichnet) |
| HPV Typ 16, 18, 45 und 31 („high risk“) | Cervikale intraepitheliale Neoplasie (CIN): kann zu Gebärmutterhalskrebs (Zervixkarzinom) führen |
| HPV Typ 16 und 18 („high risk“) | Mundrachenkrebs (Oropharynxkarzinome) |
| HPV Typ 16 („high risk“) – (fast ausschließlich dieser Typ) | Bowenoide Papulose, meistens bei Männern als Penile intraepitheliale Neoplasie (PIN, Viruswarzen des Penis): kann zu Erythroplasie und Peniskarzinom führen |
| HPV Typ 16, 18, 45 und 31 („high risk“) | Vulväre intraepitheliale Neoplasie (VIN, Viruswarzen der Vulva) |
| HPV Typ 16, 18, 45 und 31 („high risk“) | Vaginale intraepitheliale Neoplasie (VAIN, Viruswarzen der Scheidenschleimhaut) |
| HPV Typ 16, 18, 45 und 31 („high risk“) | Anale intraepitheliale Neoplasie (AIN, Viruswarzen des Anus) |
| HPV Typ 13 und 32 („low risk“) | Morbus Heck (Viruswarzen der Mundschleimhaut) |
| HPV Typ 1, 2, 3 und 4 | Verruca vulgaris (gewöhnliche Hautwarze) |
| HPV Typ 1, 2, und 4 | Verruca plantaris (Plantarwarze) |
| HPV Typ 3 und 10 | Verruca plana juvenilis (juvenile flache Warzen) |
| HPV Typ 7 | „Fleischerwarze“ |
| HPV Typ 5 und 8 („intermediate risk“), sowie gelegentlich auch die anderen Typen der EV-Gruppe: 5, 8, 9, 12, 14, 15, 17, 19, 20, 21 und 47 | Epidermodysplasia verruciformis (EV) |
teilweise aus:[31]
Männer und HPV
[Bearbeiten | Quelltext bearbeiten]
Mehrere Studien zeigen, dass etwa 64 bis 70 % der männlichen Beziehungspartner von Frauen, die unter einer HPV-Erkrankung des Gebärmutterhalses leiden, ihrerseits HPV-assoziierte Läsionen am Penis aufweisen. HPV kann dennoch auch in der Haut des Penis oft lange unerkannt präsent bleiben. In seltenen Fällen können bösartige Veränderungen, auch Karzinome, am Penis auftreten. Da das Peniskarzinom bei beschnittenen Männern extrem selten ist, werden zurückgehaltenes (retiniertes) Smegma und wiederholte Entzündungen der Penisvorhaut und der Eichel (chronische Eichelentzündung) bei unbeschnittenen Männern als entscheidende Faktoren der in zeitlicher wie auch ursächlicher Hinsicht schrittweisen Entstehung von Krebs (Karzinogenese) angesehen. Doch auch die Infektion mit dem humanen Papillomavirus allein, sowie dem Cytomegalievirus, gelten als Verursacher.
Mehrere Studien deuten auf HPV-Infektionen als Verursacher von Mundkrebs hin. Unter anderem diagnostizierte eine französische Studie bei einer hohen Anzahl an Mundkrebspatienten auch humane Papillomviren. Als Übertragungsweg gilt hier Oralverkehr. Einen sicheren Schutz gibt es nicht. Zwar reduziert die stringente Verwendung von Kondomen das Übertragungsrisiko (Safer Sex), verhindert es jedoch nicht.
Bei Männern, die passiven Analverkehr mit anderen Männern betreiben, können Feigwarzen auch im Bereich des Anus auftreten. Die Symptome (Juckreiz, Brennen) einer analen Ansteckung mit HPV sind zunächst nur schwer zuzuordnen, zumal die Kondylome in jenem Bereich noch schwerer zu erkennen sind. Sind sie bereits mit bloßem Auge zu sehen oder können eindeutig ertastet werden, ist das Stadium meist bereits so weit fortgeschritten, dass eine operative Entfernung notwendig wird. Da diese mit einer schmerzvollen Heilungsphase verbunden ist und wegen der begrenzten Erfolgsaussichten manchmal mehrmals vorgenommen werden muss, sollten Männer mit Verdacht auf anale Feigwarzen sich frühzeitig für eine proktologische Untersuchung entscheiden.
Anale HPV-Infektionen treten v. a. bei homosexuellen Männern auf, die anorezeptiven Analverkehr praktizieren (also bei Männern, bei denen der Penis eingeführt wird).[32] Bei homosexuellen Männern sind anale HPV-Infektionen häufiger als solche am Penis.[32]
In Deutschland wird seit 2018 eine Impfung bei 9- bis 14-jährigen Jungen durch die Ständige Impfkommission (STIKO) empfohlen,[33] die Kosten übernimmt bis zum 18. Geburtstag die Krankenkasse.[34]
Diagnose
[Bearbeiten | Quelltext bearbeiten]
Die Tatsache, dass in 99,7 % der Zervixkarzinome Hochrisiko-Typen vorkommen (HPV 16: 50 %, HPV 18: 20 %), im Vergleich zu einer sonst geringen Rate, unterstreicht die Bedeutung der HPV-Infektion bei diesem Karzinom, das weltweit die zweithäufigste Krebserkrankung (und dritthäufigste Krebstodesursache) bei Frauen ist. Die DNA der HP-Viren kann mittels Polymerase-Kettenreaktion (PCR) nachgewiesen und weiter durch Sequenzierung oder Hybridisierung zwischen den verschiedenen Typen differenziert werden. Bei niedriger Viruskonzentration treten (wie bei jeder PCR) auch falsch negative Ergebnisse auf. Der Nachweis von HP-Viren ohne weitere Anzeichen einer Schleimhautveränderung am Gebärmutterhals lässt keine Aussage über ein mögliches Karzinomrisiko zu, da die Infektion in über 98 % der Fälle folgenlos ausheilt.
Therapie
[Bearbeiten | Quelltext bearbeiten]- Artikel zur Symptombehandlung von HPV-Warzen: Condylomata acuminata#Behandlung
Eine spezifische Papillomvirustherapie gibt es gegenwärtig nicht. Bei vorliegenden Läsionen kommen im Wesentlichen chirurgische Eingriffe in Frage oder aber lokale Verätzungen. In der Regel wird mit der Entfernung der Läsion auch der Heilungsprozess eingeleitet, wenn auch Rückfälle (Rezidive) häufig sind. Systemische oder lokale Therapien, etwa mit Interferonen und anderen Zytokinen, haben bisher zu keinen durchschlagenden Erfolgen geführt.
Präventive Impfung
[Bearbeiten | Quelltext bearbeiten]Der HPV-Impfstoff Gardasil des US-Pharmakonzerns MSD Sharp & Dohme (in Österreich und Deutschland vertrieben durch das Joint Venture von MSD und Sanofi-Aventis Sanofi Pasteur MSD) zur vorbeugenden Impfung gegen die HPV-Typen 6,11 sowie die Hochrisikogenotypen 16 und 18 ist für Europa seit Ende September 2006 zugelassen[35], mittlerweile für beide Geschlechter ab 9 Jahren. Ein zweiter Impfstoff, Cervarix, von GlaxoSmithKline zur Impfung gegen die Hochrisikogenotypen 16 und 18 wurde im Herbst 2007 in Deutschland zugelassen. Im Jahr 2015 erfolgte schließlich die Zulassung des Impfstoffes Gardasil 9 zur Immunisierung gegen die HPV-Typen 6, 11, 16, 18, 31, 33, 45, 52, 58, dieser hat den Vorgänger Gardasil abgelöst.[36] Diese Erreger gelten als Verursacher von über 90 % aller HPV-induzierten Malignome.
Die Impfung gegen HPV ist für beide Geschlechter (seit 2018[33] für Jungen) von 9 bis 14 Jahre insbesondere vor dem ersten sexuellen Kontakt durch die Ständige Impfkommission (STIKO) empfohlen.[37] Versäumte Impfungen sollten so früh wie möglich bis zum Alter von 17 Jahren nachgeholt werden; die Kosten übernimmt bis zum 18. Geburtstag die Krankenkasse.[34] Eine Kostenübernahme der Impfung bei bisher ungeimpften Frauen nach einer Konisation ist möglich.[38] Im Alter von 9 bis 13 Jahren sind zudem nur noch 2 Impfdosen statt bisher 3 nötig. Ab einem höheren Alter oder einem geringeren Impfabstand als 6 Monaten zwischen 1. und 2. Impfung sind weiterhin 3 Impfdosen nötig. Beide Impfstoffe wirken vorbeugend (präventiv); eine bereits bestehende HPV-Infektion kann damit nicht behandelt bzw. beseitigt werden. Ebenso wenig können die Folgen einer solchen Infektion, wie beispielsweise Gebärmutterhalskrebs oder dessen Vorstufen mittels einer Impfung behandelt werden. Vorsorgeuntersuchungen zur frühzeitigen Erkennung des Gebärmutterhalskrebses (Pap-Test) sind trotz Impfung weiterhin notwendig.
Die damals noch offene Frage, ob eine HPV-Impfung die Inzidenz des Zervixkarzinoms und seiner Vorstufen tatsächlich verringern kann, ist inzwischen beantwortet: In Australien wurde nach der Einführung der Impfung bei jungen Mädchen ein Rückgang von Karzinom-Vorstufen um 75 % beobachtet.[39] Eine weitere australische Studie bestätigt einen positiven Effekt auch für nicht geimpfte junge Männer, die nun auch seltener Genitalwarzen entwickeln.[40] Nach einer am 28. Mai 2018 veröffentlichten kanadischen Studie mit 291.000 Mädchen im Alter von 12 bis 17 Jahren waren diese durch die Impfung keinem erhöhten Risiko von Autoimmunerkrankungen ausgesetzt.[41] Eine Meta-Analyse der Cochrane Collaboration bei über 70.000 Probanden ist 2018 zu dem Schluss gekommen, dass die prophylaktische Impfung sicher und wirksam gegen Gebärmutterhalskrebs ist.[42] Dieser Ansicht schlossen sich auch Wissenschaftler aus Schottland an.[43][44] Die Auswertung von mehr als 100.000 Gesundheitsdaten hat ergeben, dass routinemäßige HPV-Impfungen bei Mädchen im Alter von 12-13 Jahren die Wahrscheinlichkeit für das Auftreten abnormaler Zellen und zervikaler intraepithelialer Neoplasien deutlich reduziert habe. Je früher eine HPV-Impfung stattgefunden hatte, desto wirksamer war die HPV-Impfung. In einer großen Beobachtungsstudie in England wurde dies bestätigt: Seit Einführung der Impfung im Jahr 2008 wurde ein deutlicher Rückgang sowohl beim Zervixkarzinom als auch bei der Vorstufe CIN3 verzeichnet.[45][46] Falls die Impfung vor ersten sexuellen Kontakten erfolgt ist, war der Effekt am signifikantesten. Die Autoren schätzen zudem, dass in England die Impfung bis Ende Juni 2019 im Mittel 448 Zervixkarzinome und 17.235 CIN3-Läsionen verhindert hat.
Im Jahr 2020 wurde eine Untersuchung aus den schwedischen Gesundheits- und Bevölkerungsregistern mit einer Auswertung von Daten von 1,2 Mio. Mädchen und Frauen publiziert. Danach schützt die HPV-Impfung, wenn sie vor dem 17. Lebensjahr durchgeführt wird, vor über 80 % der bösartigen Erkrankungen am Gebärmutterhals.[47]
Weitere Vorbeugungsmöglichkeiten
[Bearbeiten | Quelltext bearbeiten]Eine mögliche Maßnahme zur Vermeidung einer Ansteckung ist Safer Sex, wodurch sich das Risiko einer HPV-Infektion zwar senken, aber nicht gänzlich verhindern lässt.[23] Dies liegt insbesondere daran, dass es sich bei einer HPV-Infektion nicht um eine klassische Geschlechtskrankheit handelt, die über Körperflüssigkeiten übertragen wird, sondern um eine Kontaktinfektion, wodurch auch Körperstellen außerhalb des durch das Kondom geschützten Bereichs als Infektionsquelle dienen können.
In der Literatur wurde die männliche Beschneidung (Zirkumzision) als mögliche Maßnahme zur Vorbeugung vor einer HPV-Infektion diskutiert. Jedoch lassen sich allgemein weder Inzidenz noch Prävalenz sexuell übertragbarer Krankheiten durch Beschneidungen wesentlich beeinflussen. Stattdessen wird für die HPV-Prävention die HPV-Impfung empfohlen.[48]
Ursprung der HP-Viren
[Bearbeiten | Quelltext bearbeiten]Im Gegensatz zum Humanen Immundefizienz-Virus (HIV) handelt es sich bei den HP-Viren um eine ausgesprochen alte Gruppe von Viren, die schon sehr lange an den Menschen angepasst ist. 2003 wurden bei der Untersuchung der Mumie von Maria von Aragon (1503–1568) anogenitale Warzen vom Typ Condylomata acuminata und Viren vom Hoch-Risiko-Typ HPV18 entdeckt.[49] Eine Arbeitsgruppe der Universität Hongkong ist durch die Kombination von Bioinformatik und Analyse der Phylogenetik von HPV58 im Jahr 2017 zu dem Ergebnis gekommen, dass die Neandertaler oder Denisova-Menschen vor etwa 500.000 Jahren frühe HPV-Varianten wie 16a oder 58a aus Afrika nach Europa brachten.[50] Woher diese wiederum die HP-Viren hatten, ist bisher ungeklärt.
Weblinks
[Bearbeiten | Quelltext bearbeiten]- S3-Leitlinie Impfprävention HPV-assoziierter Neoplasien der Paul-Ehrlich-Gesellschaft für Chemotherapie (PEG). In: AWMF online (Stand 05/2020)
- Humane Papillomviren (HPV) – Informationen des Robert Koch-Instituts
- Mobilmachung gegen Krebs Bericht über die Forschung zur Entwicklung eines Impfstoffes gegen HPV-16
- Ulf Schleth: HPV und Impfung: Untenrum angesteckt. In: taz.de. 7. Oktober 2018, abgerufen am 23. November 2019.
- Wie viel Schutz bietet die HPV-Impfung vor Gebärmutterhalskrebs?
- Fragen zur Klinischen Prüfung und zur Zulassung des Paul-Ehrlich-Instituts zur Kritik an der Zulassung des HPV-Impfstoffes ( vom 3. Februar 2009 im Internet Archive)
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ a b c d e ICTV Taxonomy history: Alphapapillomavirus 1. ICTV, EC 51, Berlin, Germany, July 2019; Email ratification March 2020 (MSL #35)
- ↑ Führt Oralsex zu Mundtumoren? In: aerztezeitung.de. 16. Mai 2012, abgerufen am 22. Mai 2015.
- ↑ Lauri E. Markowitz, Elizabeth R. Unger: Human Papillomavirus Vaccination New England Journal of Medicine 2023, Band 388, Ausgabe 19 vom 11. Mai 2023, Seiten 1790-1798, DOI:10.1056/NEJMcp2108502
- ↑ UV-Strahlung allein ruft keinen Hautkrebs hervor. In: welt.de. 20. Juli 2011, abgerufen am 22. Mai 2015.
- ↑ Koh: Viren fördern UV-bedingten Hautkrebs. In: dkfz.de. 23. November 2010, abgerufen am 22. Mai 2015.
- ↑ D. Viarisio, K. Mueller-Decker et al.: E6 and E7 from beta HPV38 cooperate with ultraviolet light in the development of actinic keratosis-like lesions and squamous cell carcinoma in mice. In: PLoS pathogens, Band 7, Nummer 7, Juli 2011, S. e1002125; ISSN 1553-7374, doi:10.1371/journal.ppat.1002125, PMID 21779166, PMC 3136451 (freier Volltext).
- ↑ Gudrun Heyn: Humane Papilloma-Viren statt Hexenzauber. In: Pharmazeutische Zeitung. Ausgabe 47 / 2004. 15. November 2004 ([1] [abgerufen am 10. Oktober 2022]).
- ↑ Harald zur Hausen: Human Papillomaviruses and Their Possible Role in Squamous Cell Carcinomas. In: Current Topics in Microbiology and Immunology. Band 78. Springer Berlin Heidelberg, Berlin, Heidelberg 1977, ISBN 978-3-642-66802-9, S. 1–30, doi:10.1007/978-3-642-66800-5_1 (springer.com [abgerufen am 10. Oktober 2022]).
- ↑ "HPV Awareness Day" am 4. März – Impfung schützt Frauen und Männer. In: Deutsches Krebsforschungszentrum. 2. März 2020, abgerufen am 10. Mai 2024.
- ↑ a b c d Human papillomaviruses. In: IARC monographs on the evaluation of carcinogenic risks to humans. Band 90, 2007, S. 1–636, PMID 18354839, PMC 4781057 (freier Volltext) – (englisch).
- ↑ a b c Christina Schellenbacher et al.: HPV-Impfstoffe – zugelassene Vakzinen und experimenteller RG1-VLP-Impfstoff der nächsten Generation. In: hautnah. Band 20, Nr. 3, 1. September 2021, S. 155–160, doi:10.1007/s12326-021-00453-7.
- ↑ Frauke Fehrmann, Laimonis A. Laimins: Human papillomaviruses: targeting differentiating epithelial cells for malignant transformation. In: Oncogene. Band 22, Nr. 33, 11. August 2003, S. 5201–5207, doi:10.1038/sj.onc.1206554, PMID 12910257 (englisch).
- ↑ Alison A. McBride: The papillomavirus E2 proteins. In: Virology. Band 445, Nr. 1-2, Oktober 2013, S. 57–79, doi:10.1016/j.virol.2013.06.006, PMID 23849793, PMC 3783563 (freier Volltext) – (englisch).
- ↑ a b Tina Ganzenmüller, Thomas Iftner: Papillomviren und Polyomaviren. In: Sebastian Suerbaum et al. (Hrsg.): Medizinische Mikrobiologie und Infektiologie. 9. Auflage. Springer, Berlin, Heidelberg 2020, ISBN 978-3-662-61384-9, S. 707–714, doi:10.1007/978-3-662-61385-6_68.
- ↑ a b RKI-Ratgeber - Humane Papillomviren. In: RKI. 28. Juni 2018, abgerufen am 12. Februar 2024.
- ↑ Biological Agents. (PDF) IARC Monographs on the Evaluation of Carcinogenic Risks to Humans Volume 100B. IARC/WHO, 2012, S. 255-314, abgerufen am 12. Februar 2024 (englisch).
- ↑ List of Classifications – IARC Monographs on the Identification of Carcinogenic Hazards to Humans. In: IARC/WHO. Abgerufen am 12. Februar 2024 (englisch, kann nach "HPV" gefiltert werden).
- ↑ HPV and Cancer. In: NCI. 18. Oktober 2023, abgerufen am 12. Februar 2024 (englisch).
- ↑ SIB: Deltapapillomavirus, auf: ViralZone
- ↑ SIB: Mupapillomavirus, auf: ViralZone
- ↑ SIB: Nupapillomavirus, auf: ViralZone
- ↑ a b c Alphabetisches Verzeichnis zur ICD-10-WHO Version 2019, Band 3. Deutsches Institut für Medizinische Dokumentation und Information (DIMDI), Köln, 2019, S. 674.
- ↑ a b Schutzimpfung gegen Humane Papillomviren (HPV): Antworten auf häufig gestellte Fragen (FAQ) zu Erreger und Impfung. Ist die Nutzung von Kondomen eine Alternative zur HPV-Impfung? In: RKI. 12. September 2022, abgerufen am 6. Dezember 2023.
- ↑ Ali Ardekani et al.: Worldwide prevalence of human papillomavirus among pregnant women: A systematic review and meta-analysis. In: Reviews in Medical Virology. Band 33, Nr. 1, Januar 2023, S. e2374, doi:10.1002/rmv.2374, PMID 35678261 (englisch).
- ↑ a b Wie häufig ist eine HPV-Infektion? In: RKI. 12. September 2022, abgerufen am 30. April 2023.
- ↑ Jon K. Hathaway: HPV: diagnosis, prevention, and treatment. In: Clinical Obstetrics and Gynecology. Band 55, Nr. 3, September 2012, S. 671–680, doi:10.1097/GRF.0b013e31825caa36, PMID 22828099 (englisch).
- ↑ D. Martin, J. S. Gutkind: Human tumor-associated viruses and new insights into the molecular mechanisms of cancer. In: Oncogene. Band 27 Suppl 2, Dezember 2008, ISSN 1476-5594, S. S31–S42, doi:10.1038/onc.2009.351, PMID 19956178 (Review).
- ↑ T. Patel et al.: Epidermodysplasia verruciformis and susceptibility to HPV. In: Disease markers. Band 29, Nummer 3–4, 2010, ISSN 1875-8630, S. 199–206, doi:10.3233/DMA-2010-0733, PMID 21178278, PMC 3835378 (freier Volltext) (Review).
- ↑ Eintrag zu Papillomatose, rekurrente respiratorische. In: Orphanet (Datenbank für seltene Krankheiten), abgerufen am 2. Juni 2024.
- ↑ Udayan K. Shah: Rezidivierende respiratorische Papillomatose (Larynxpapillomen). MSD Manuals, 1. April 2022, abgerufen am 2. Juni 2024.
- ↑ Peter Fritsch: Dermatologie und Venerologie. 2. Auflage. Springer Verlag, 2004, ISBN 3-540-00332-0.
- ↑ a b F.R. Ochsendorf, H. Schöfer: Sexuell übertragbare Erkrankungen des Anorektums. In: Wolfgang F. Caspary, Manfred Kist, Jürgen Stein (Hrsg.): Infektiologie des Gastrointestinaltraktes. 1. Auflage. Springer, Heidelberg 2006, ISBN 978-3-540-41359-2, S. 321, doi:10.1007/3-540-37211-3_39.
- ↑ a b Vorabinformation: STIKO empfiehlt HPV-Impfung für Jungen. RKI, abgerufen am 11. Juni 2018.
- ↑ a b Papillomviren: Kassen zahlen Impfung nun auch für Jungen. In: Spiegel Online. 20. September 2018, abgerufen am 5. November 2021.
- ↑ FDA Licenses Quadrivalent Human Papillomavirus (Types 6, 11, 16, 18) Recombinant Vaccine (Gardasil) for the Prevention of Cervical Cancer and Other Diseases in Females Caused by Human Papillomavirus ( vom 22. Mai 2009 im Internet Archive)
- ↑ Paul-Ehrlich-Institut: Impstoffe gegen HPV. Abgerufen am 1. November 2021.
- ↑ HPV - Antworten auf häufig gestellte Fragen (FAQ) zu Erreger und Impfung. In: RKI. 22. Oktober 2020, abgerufen am 5. November 2021.
- ↑ M. Wojinski: HPV-Impfung nach Konisation. In: frauenaerzte-im-netz.de. Abgerufen am 1. November 2021.
- ↑ rme: Deutsches Ärzteblatt: Früher Rückgang der Zervixläsionen durch HPV-Impfung. In: aerzteblatt.de. 20. Juni 2011, abgerufen am 22. Mai 2015.
- ↑ H. Ali et al.: Genital warts in young Australians five years into national human papillomavirus vaccination programme: national surveillance data. In: BMJ (Clinical research ed.). Band 346, 2013, S. f2032, ISSN 1756-1833. PMID 23599298.
- ↑ Erin Y. Liu et al.: Canadian Medical Association Journal: Quadrivalent human papillomavirus vaccination in girls and the risk of autoimmune disorders: the Ontario Grade 8 HPV Vaccine Cohort Study. 28. Mai 2018, abgerufen am 3. Juni 2018.
- ↑ Marc Arbyn et al.: Prophylactic vaccination against human papillomaviruses to prevent cervical cancer and its precursors. In: The Cochrane Database of Systematic Reviews. Band 5, Nr. 5, 9. Mai 2018, S. CD009069, doi:10.1002/14651858.CD009069.pub3, PMID 29740819, PMC 6494566 (freier Volltext) – (englisch).
- ↑ Die HPV-Impfung wirkt. In: Deutsches Ärzteblatt. 11. April 2019, abgerufen am 27. Mai 2019.
- ↑ Tim Palmer et al.: Prevalence of cervical disease at age 20 after immunisation with bivalent HPV vaccine at age 12-13 in Scotland: retrospective population study. In: BMJ. Band 365, 3. April 2019, S. l1161, doi:10.1136/bmj.l1161, PMID 30944092 (englisch).
- ↑ England: Weniger Zervixkarzinome bei jüngeren Frauen dank HPV-Impfung. In: Deutsches Ärzteblatt. 4. November 2021, abgerufen am 5. November 2021.
- ↑ Milena Falcaro et al.: The effects of the national HPV vaccination programme in England, UK, on cervical cancer and grade 3 cervical intraepithelial neoplasia incidence: a register-based observational study. In: The Lancet. 3. November 2021, doi:10.1016/S0140-6736(21)02178-4 (englisch).
- ↑ Jiayao Lei et al.: HPV Vaccination and the Risk of Invasive Cervical Cancer. In: N Engl J Med. Band 383, 2020, S. 1340–1348, doi:10.1056/NEJMoa1917338, PMID 32997908 (englisch, nejm.org).
- ↑ Maximilian Stehr et al.: Phimose und Paraphimose bei Kindern und Jugendlichen. (PDF) S2k-Leitlinie. Deutsche Gesellschaft für Kinderchirurgie, Dezember 2021, S. 31-32, abgerufen am 12. Oktober 2023.
- ↑ G. Fornaciari, K. Zavaglia u. a.: Human papillomavirus in a 16th century mummy. In: The Lancet. Band 362, Nummer 9390, Oktober 2003, S. 1160, doi:10.1016/S0140-6736(03)14487-X, PMID 14550719.
- ↑ Z. Chen, W. C. Ho u. a.: Ancient Evolution and Dispersion of Human Papillomavirus 58 Variants. In: Journal of Virology. Band 91, Nummer 21, 11, 2017, S. e01285-17; doi:10.1128/JVI.01285-17, PMID 28794033, PMC 5640864 (freier Volltext).


 French
French Deutsch
Deutsch