Langerhans-Inseln – Wikipedia

Die Langerhans-Inseln (auch Langerhanssche Inseln, Pankreasinseln oder Inselzellen genannt (nicht zu verwechseln mit den Langerhans-Zellen) und in ihrer Gesamtheit oft als Inselorgan bezeichnet) sind inselartig eingebettete Zellansammlungen hormonbildender Zellen in der Bauchspeicheldrüse (Pankreas), die sowohl die Höhe des Blutzuckers registrieren als auch Insulin produzieren und ausschütten. Sie wurden 1869 durch den angehenden Mediziner Paul Langerhans als „rundliches Häuflein“[1] im endokrinen Gewebe der Bauchspeicheldrüse entdeckt sowie beschrieben[2] und später nach ihm benannt. Die Bedeutung dieser „besonderen Zellhaufen“ wurde erst später, so 1905 von S. Tschassownikow,[3] erkannt.[4] Sie gehören zum Hormonsystem. Eine Schädigung der Langerhans-Inseln kann Zuckerkrankheit (Diabetes mellitus) oder Hyperinsulinismus zur Folge haben.
Aufbau und Funktion
[Bearbeiten | Quelltext bearbeiten]Insgesamt bilden die Langerhans-Inseln etwa ein bis zwei Prozent der Masse des Pankreas, ein gesunder Erwachsener hat etwa eine Million dieser Miniorgane. Jede „Insel“ hat einen Durchmesser von 0,2–0,5 mm. Die von den verschiedenen Inselzellen produzierten Hormone werden direkt ins Blut abgegeben.
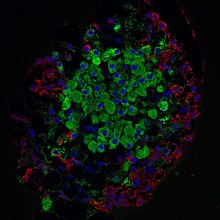
Die Insulin produzierenden Beta-Zellen (β-Zellen) machen 65–80 % der Inselzellen aus. Ihre Funktionen sind:
- Synthetisierung des Insulins und dessen Bereitstellung in sekretorischen Vesikeln,
- Registrieren der Blutzuckerhöhe,
- bei erhöhtem Blutzuckerspiegel (> 5,6 mM Glukose, z. B. nach Mahlzeiten) Ausschüttung des Insulins ins Blut, bis sich der Blutzuckerspiegel wieder normalisiert hat.
Neben den β-Zellen gibt es in Langerhans-Inseln noch die Glucagon produzierenden Alpha-Zellen (α-Zellen) (15–20 %), Somatostatin produzierende Delta-Zellen (δ-Zellen) (drei bis zehn Prozent), pankreatisches Polypeptid enthaltende PP-Zellen und Ghrelin enthaltende Ghrelin- oder ε-Zellen.
Langerhans-Inseln verfügen über ein besonders dichtes Netz von kleinen Blutgefäßen (Kapillarnetz) mit spezialisierter Struktur. Die die Kapillaren bildenden Endothelzellen weisen kleine Fenster auf (sogenannte fenestrierte Endothele), über die die endokrinen Zellen, wie z. B. die β-Zellen, unmittelbar mit dem Blut in Verbindung stehen. Dadurch können z. B. die β-Zellen den Blutzuckerspiegel „fühlen“ und das Insulin bei Bedarf direkt ins Blut ausschütten.
Nach der Geburt entstehen neue β-Zellen durch Teilung bereits vorhandener β-Zellen. Möglicherweise können neue β-Zellen auch aus anderen im Pankreas vorhandenen Zelltypen entstehen. Die Gesamtmasse der β-Zellen im Pankreas kann auch im Erwachsenenalter an einen gestiegenen Insulinbedarf (z. B. während einer Schwangerschaft oder bei zunehmendem Übergewicht) angepasst werden, wobei möglicherweise das in der Leber synthetisierte Peptidhormon Betatrophin eine Rolle spielt.[5]
Bei verminderter Expression des wichtigen Transkriptionsfaktors FOXO1, wie bei einer schweren Hyperglykämie, vermindert sich die Genexpression typischer β-Zell-Gene wie die für Insulin, Glucose-Transporter 2 und Glucokinase. Aufgrund der hohen Inselzell-Plastizität können die Foxo1-defizienten β-Zellen schließlich eine Genexpression ausbilden, die der anderer Inselzellen entspricht, wie die der Glucagon-produzierenden α-Zellen, was die verminderte Anzahl von β-Zellen und die gleichzeitige Überfunktion von α-Zellen bei Typ-2-Diabetes mellitus erklärt.[6]
Transplantation
[Bearbeiten | Quelltext bearbeiten]Wie bei jedem anderen Gewebe auch, hat man Versuche unternommen, Inselzellen zu transplantieren. Zur Transplantation wird meist nicht mehr die ganze Bauchspeicheldrüse verpflanzt, sondern nur die Inselzellen, die durch ein besonderes Auswaschungsverfahren gewonnen werden. Hierbei stößt man allerdings auf dieselben Abstoßungsreaktionen, wie sie auch bei anderen Geweben zu finden sind. Da Ciclosporin und andere Medikamente zur Verhinderung einer Abstoßungsreaktion jedoch leber- und nierentoxisch wirken, kann durch die Einnahme dieser Medikamente bereits etwa zehn Jahre nach der Inselzelltransplantation auch noch eine Nierentransplantation notwendig werden. Da jedoch Langzeitdiabetiker selbst nach einer 40 Jahre andauernden Insulintherapie bis zu ihrem Lebensende frei von Spätschäden bleiben können, ist dieses Risiko unverhältnismäßig hoch.
Siehe auch
[Bearbeiten | Quelltext bearbeiten]Weblinks
[Bearbeiten | Quelltext bearbeiten]Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Michael Sachs: Langerhanssche Inseln. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/New York 2005, ISBN 3-11-015714-4, S. 824 f.
- ↑ Paul Langerhans: Beitrag zur mikroskopischen Anatomie der Bauchspeicheldrüse. Medizinische Dissertation Berlin 1869.
- ↑ S. Tschassownikow: Über die histologischen Veränderungen der Bauchspeicheldrüse nach Unterbindung der Ausführungsgänge. In: Archiv für mikroskopische Anatomie. Band 67, 1906, S. 758–772.
- ↑ Vgl. K. Zimmermann: Bauchspeicheldrüse. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 89–106, hier: S. 91.
- ↑ Philip A. Seymour, Palle Serup: Bulking Up on Beta Cells. New England Journal of Medicine 2013, Band 369, Ausgabe 8 vom 22. August 2013, Seiten 777–779; doi:10.1056/NEJMcibr1307038.
- ↑ Yuval Dor, Benjamin Glaser: Beta-Cell Dedifferentiation and Type 2 Diabetes. New England Journal of Medicine 2013; Band 368, Ausgabe 6 vom 7. Februar 2013, Seiten 572–573, doi:10.1056/NEJMcibr1214034.


 French
French Deutsch
Deutsch