سلول مصنوعی - ویکیپدیا، دانشنامهٔ آزاد
سلول مصنوعی ذرهای مهندسی شدهاست که یک یا بسیاری از عملکردهای یک سلول بیولوژیکی را تقلید میکند. این اصطلاح به یک موجود خاص جسمی گفته نمیشود بلکه عقیده بر این است که میتوان عملکردهای خاصی یا ساختارهای سلولهای بیولوژیکی را با یک ماده مصنوعی جایگزین یا تکمیل کرد. غالباً سلولهای مصنوعی غشاهای بیولوژیکی یا پلیمری هستند که مواد بیولوژیکی فعال را محصور میکنند. به همین ترتیب، نانوذرات، لیپوزومها، پلیمرزها، میکروکپسولها و تعدادی دیگر از ذرات به عنوان سلولهای مصنوعی شناخته شدهاند. میکرو کپسوله کردن امکان متابولیسم درون غشاء، تبادل مولکولهای کوچک و جلوگیری از عبور مواد بزرگ در آن را فراهم میکند.[۱][۲] از مهمترین مزایای محصورسازی میتوان به بهبود تقلید در بدن، افزایش انحلالپذیری بار و کاهش پاسخهای ایمنی اشاره کرد. قابل توجه است که سلولهای مصنوعی از نظر بالینی در هموپرفیوژن موفق بودهاند.[۳]
در حوزه زیستشناسی مصنوعی، یک سلول مصنوعی «زنده» به عنوان یک سلول کاملاً مصنوعی ساخته شدهاست که میتواند انرژی را جذب کند، شیب یون را حفظ کند، حاوی درشتمولکولها و همچنین اطلاعات ذخیره ای باشد و توانایی جهش را داشته باشد. ساخت چنین سلولی هنوز از نظر فنی امکانپذیر نیست، اما نوعی سلول مصنوعی ایجاد شدهاست که در آن ژنوم کاملاً مصنوعی به سلولهای میزبان تخلیه شده ژنومیک معرفی میشود. اگرچه کاملاً مصنوعی نیست زیرا اجزای سیتوپلاسمی و همچنین غشای سلول میزبان نگهداری میشوند، سلول مهندسی شده تحت کنترل ژنوم مصنوعی است و قادر به خودجایگزینگری است.
تاریخ
[ویرایش]اولین سلولهای مصنوعی توسط توماس چانگ در دانشگاه مک گیل در دهه ۱۹۶۰ ساخته شد.[۴] این سلولها از غشای اولتراستین نایلون، کلودیون یا پروتئین متقاطع تشکیل شده بودند که خصوصیات نیمه نفوذپذیر آنها باعث واپخش مولکولهای کوچک در داخل و خارج از سلول میشود. این سلولها از نظر اندازه میکرون و شامل سلول، آنزیمها، هموگلوبین، مواد مغناطیسی، جاذبها و پروتئینها بودند.[۱]
مواد
[ویرایش]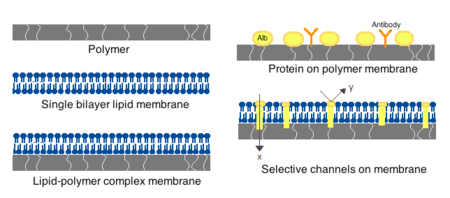
غشاء سلولهای مصنوعی از پلیمرهای ساده، پروتئینهای متقاطع، غشاهای لیپیدی یا کمپلکسهای پلیمری لیپید ساخته میشوند. علاوه بر این، غشاها میتوانند برای ارائه پروتئینهای سطح مانند آلبومین، آنتیژنها، ناقلین Na / K-ATPase یا منافذی مانند مجرای یونی طراحی شوند. مواد متداول برای تولید غشاها شامل پلیمرهای هیدروژل مانند آلژینات، سلولز و پلیمرهای ترموپلاستیک مانند هیدروکسی اتیل متاکریلات-متیل متاکریلات (HEMA-MMA)، پلی آکریلونیتریل-پلی وینیل کلرید (PAN-PVC) است.[۲] ماده مورد استفاده میزان نفوذپذیری غشای سلولی را تعیین میکند، که برای پلیمر بستگی به وزن مولکولی قطع شده دارد.
آمادهسازی
[ویرایش]تغییرات زیادی برای آمادهسازی سلولهای مصنوعی و محصور سازی ایجاد شدهاست. بهطور معمول، وزیکولهایی مانند نانوذره، پلیمر یا لیپوزوم سنتز میشوند. یک امولسیون معمولاً از طریق استفاده از تجهیزات فشار قوی مانند هموژنایزر فشار بالا یا میکرو فلورایزر ساخته میشود. دو روش میکرو کپسوله سازی برای نیتروسلولوز نیز در زیر آورده شدهاست.
- همگن سازی فشار قوی
- میکرو سیالسازی
- روش قطره
- روش امولسیون
ارتباط بالینی
[ویرایش]- ترکیب و تحویل دارو
- آنزیم درمانی
- ژن درمانی
هموپرفیوژن
[ویرایش]اولین استفاده بالینی از سلولهای مصنوعی در همو فورفوژن توسط محصور کردن ذغال فعال صورت گرفت.[۵] ذغال فعال قادر به جذب بسیاری از مولکولهای بزرگ است و مدت زیادی است که به دلیل توانایی آن در از بین بردن مواد سمی از خون در مسمومیتهای ناخواسته یا مصرف بیش از حد شناخته شدهاست. با این حال، پرفیوژن از طریق تزریق مستقیم ذغال فعال سمی است زیرا منجر به آمبولیسم و آسیب سلولهای خون میشود و به دنبال آن پلاکتها از بین میروند.[۶] سلولهای مصنوعی اجازه میدهند تا سموم در داخل سلول پخش شوند و محمولههای خطرناک را در غشای اولتراتین نگه دارند.
هموفورفوژن یا هموپرفیوژن روشی برای تصفیه خون خارج از بدن است. مانند سایر روشهای خارج از بدن، مانند همودیالیز (HD)، هموفیلتراسیون (HF) و همودیالیزاسید (HDF)، خون از بدون بیمار به دستگاه منتقل میشود، فیلتر میشود و سپس بهطور معمول با استفاده از خون وریدی به بیمار منتقل میشود.
- سلولهای محصور شده
- سلولهای کبدی محصور شده
- سلولهای باکتریایی محصور شده
سلول خون مصنوعی
[ویرایش]حاملهای اکسیژن
[ویرایش]ناقلهای اکسیژن به اندازه نانو به عنوان جایگزینی برای گلبولهای قرمز مورد استفاده قرار میگیرند، اگرچه فاقد سایر اجزای گلبولهای قرمز هستند. آنها از یک پلیمر مصنوعی یا غشای مصنوعی حیوان، انسان یا هموگلوبین نوترکیب تشکیل شدهاند.[۷] بهطور کلی، خلق هموگلوبین همچنان یک چالش است در برخی از کارآزماییهای بالینی، اثرات وازوپرسور مشاهده شدهاست.[۸][۹]
سلولهای قرمز خون
[ویرایش]علاقه تحقیقات به استفاده از سلولهای مصنوعی برای خون پس از وحشت از ایدز در دهه ۱۹۸۰ بوجود آمد. علاوه بر دور زدن پتانسیل انتقال بیماری، گلبولهای قرمز مصنوعی به دلیل اینکه اشکالاتی در رابطه با انتقال خون آلوژنیک مانند وجود انواع گروه خونی، واکنشهای ایمنی و مدت زمان ذخیرهسازی کوتاه مدت آن ۴۲ روز را از بین میبرند، مورد توجه بیشتر است. یک جایگزین هموگلوبین ممکن است بدون قرار گرفتن در فریزر بیش از یک سال در دمای اتاق نگهداری شود.[۱] تلاش شدهاست که یک گلبول قرمز کامل کار کند که نه تنها یک حامل اکسیژن باشد بلکه آنزیمهای مرتبط با سلول را نیز شامل شود. اولین تلاش در سال ۱۹۵۷ با جایگزینی غشای گلبولهای قرمز توسط غشای پلیمری اولتراتین[۱۰] که به دنبال کپسوله شدن از طریق غشاء دولایه لیپیدی[۱۱] و اخیراً غشای پلیمری تخریب پذیر انجام گرفت. غشای گلبولهای قرمز بیولوژیکی شامل لیپیدها و پروتئینهای مرتبط نیز میتوانند برای نشت ذرات و افزایش زمان حضور در داخل بدن با دور زدن جذب ماکروفاژ و رهایی سیستمیک مورد استفاده قرار گیرند.[۱۲]
جستارهای وابسته
[ویرایش]- کیمیازی
- جیوانو
- پروتکل
- زیستشناسی مصنوعی
- دارونشانی
- تنفس
- ساخت-سلول
منابع
[ویرایش]- ↑ ۱٫۰ ۱٫۱ ۱٫۲ Chang, Thomas Ming Swi (2007). Artificial cells: biotechnology, nanomedicine, regenerative medicine, blood substitutes, bioencapsulation, cell/stem cell therapy. Hackensack, N.J.: World Scientific. ISBN 978-981-270-576-1.
- ↑ ۲٫۰ ۲٫۱ Artificial cells, cell engineering and therapy. Boca Raton, Fl: Woodhead Publishing Limited. 2007. ISBN 978-1-84569-036-6.
- ↑ Gebelein, Charles G. (1983). Polymeric materials and artificial organs based on a symposium sponsored by the Division of Organic Coatings and Plastics Chemistry at the 185th Meeting of the American Chemical Society. Washington, D.C.: American Chemical Society. ISBN 978-0-8412-1084-4.
- ↑ Chang TM (October 1964). "Semipermeable Microcapsules". Science. 146 (3643): 524–5. Bibcode:1964Sci...146..524C. doi:10.1126/science.146.3643.524. PMID 14190240.
- ↑ Chang, T.M.S (1996). "Editorial: past, present and future perspectives on the 40th anniversary of hemoglobin based red blood cell substitutes". Artificial Cells Blood Substit Immobil Biotechnol. 24: ixxxvi.
- ↑ Dunea G, Kolff WJ (1965). "Clinical Experience with the Yatzidis Charcoal Artificial Kidney". Transactions of the American Society for Artificial Internal Organs. 11: 178–82. doi:10.1097/00002480-196504000-00035. PMID 14329080.
- ↑ Kim HW, Greenburg AG (September 2004). "Artificial oxygen carriers as red blood cell substitutes: a selected review and current status". Artificial Organs. 28 (9): 813–28. doi:10.1111/j.1525-1594.2004.07345.x. PMID 15320945.
- ↑ "Blood and HemAssistTM (DCLHb): Potentially a complementary therapeutic team". Blood Substitutes: Principles, Methods, Products and Clinical Trials. Vol. 2. Basel: Karger. 1998. pp. 39–57.
- ↑ Burhop KE, Estep TE (2001). "Hemoglobin induced myocardial lesions". Artificial Cells, Blood Substitutes, and Biotechnology. 29 (2): 101–106. doi:10.1080/10731190108951271. PMC 3555357.
- ↑ "30th Anniversary in Artificial Red Blood Cell Research". Artificial Cells, Blood Substitutes and Biotechnology. 16 (1–3): 1–9. 1 January 1988. doi:10.3109/10731198809132551.
- ↑ Djordjevich L, Miller IF (May 1980). "Synthetic erythrocytes from lipid encapsulated hemoglobin". Experimental Hematology. 8 (5): 584–92. PMID 7461058.
- ↑ Hu CM, Zhang L, Aryal S, Cheung C, Fang RH, Zhang L (July 2011). "Erythrocyte membrane-camouflaged polymeric nanoparticles as a biomimetic delivery platform". Proceedings of the National Academy of Sciences of the United States of America. 108 (27): 10980–5. Bibcode:2011PNAS..10810980H. doi:10.1073/pnas.1106634108. PMC 3131364. PMID 21690347.
پیوند به بیرون
[ویرایش]- سلولهای مصنوعی ، جایگزینهای خون و مجله بیوتکنولوژی سلولهای مصنوعی جایگزینهای خون و بیوتکنولوژی


 French
French Deutsch
Deutsch