Encéphalomyélite équine vénézuélienne — Wikipédia
| Causes | Virus de l'encéphalite équine vénézuelienne |
|---|---|
| Transmission | Transmission par les moustiques (d) et Culex |
| Incubation min | 2 j |
| Incubation max | 5 j |
| Symptômes | Fièvre, céphalée, malaise (en), myalgie, nausée, vomissement, diarrhée, mal de gorge (en), examen des signes méningés (d), photophobie, diplopie, tremblement, spasme, parésie, réflexe cutané plantaire, encéphalomyélite (en) et coma |
| Traitement | Inactivation métabolique, neuroprotection et diurétique |
|---|---|
| Médicament | Phénytoïne et carbamazépine |
| Spécialité | Infectiologie |
| CIM-10 | A92.2 |
|---|---|
| CIM-9 | 066.2 |
| DiseasesDB | 31905 |
| eMedicine | 233913 |
| MeSH | D004685 |
L’encéphalomyélite équine vénézuélienne (acronyme EEV) — également connue sous le nom d'encéphalite virale de type Venezuela ou d'encéphalomyélite virale de type Venezuela, en anglais Venezuelan Equine Encephalomyelitis — est une maladie infectieuse touchant l’Homme et les équidés. Elle est due à un virus de la famille des Togaviridae, transmis exclusivement par des moustiques (arbovirose). La maladie se traduit, chez les équidés, par une atteinte fébrile associée aux symptômes d’une encéphalomyélite souvent mortelle.
Extension
[modifier | modifier le code]De nombreuses espèces animales sont sensibles aux virus du complexe EEV[1], et les rongeurs jouent un rôle important de réservoir, mais la maladie n'est décrite que chez les équidés et l'Homme. La maladie est enzootique dans certaines régions tropicales et subtropicales du continent américain, s'étendant du Pérou jusqu'au Sud des États-Unis. La dernière épizootie majeure, (et due au variant épizootique I-B), partie du Pérou et de l'Équateur en 1969, se propagea jusqu'au Texas qu'elle atteignit en 1971. La maladie revêt une importance économique, mais également hygiénique. C'est en effet une zoonose majeure entrainant dans l'espèce humaine un syndrome grippal aigu bénin, qui peut se compliquer d'encéphalite chez l'enfant[2].
Étiologie
[modifier | modifier le code]Le virus responsable appartient à la famille des Togaviridae (genre Alphavirus). Il possède des antigènes communs avec les virus des encéphalites équines américaines de l'Est (EEE) et de l'Ouest (EEW) et des antigènes spécifiques déterminant 4 sous-types (I à IV). Au sein du sous-type I, on décrit 5 variants (I-A à I-E) ; l'ensemble de ces sous-types et variants constituent le complexe EEV.
Les virus du complexe EEV se divisent en deux groupes :
- les variants épizootiques[3], très pathogènes pour les équidés, chez lesquels ils provoquent une virémie élevée ; ils sont à l'origine de graves épizooties[4] ;
- les variants enzootiques[5] sont peu ou pas pathogènes chez les équidés et ne provoquent qu'une virémie modérée, insuffisante pour infecter les moustiques vecteurs[6].
Clinique et lésions
[modifier | modifier le code]Chez les équidés, l'incubation dure de 1 à 5 jours. La forme suraiguë se manifeste par un violent syndrome fébrile accompagné de diarrhée, coliques et purpura, débouchant sur une mort rapide. La forme aiguë se traduit par une poussée de fièvre suivie, après 2 à 6 jours, de symptômes nerveux centraux associés ou non à une atteinte myélitique. La maladie évolue, en une dizaine de jours, vers la mort ou la guérison avec souvent de graves séquelles nerveuses. Dans la forme subaiguë, on observe une fièvre isolée, associée parfois à des symptômes nerveux discrets. Il existe également des formes inapparentes de la maladie.
A l'autopsie, on peut constater des lésions septicémiques (congestion, hémorragies) accompagnées ou non d'une entérite. Au laboratoire, on détecte des lésions microscopiques nécrotiques et hémorragiques des centres nerveux.
Épidémiologie
[modifier | modifier le code]
Le virus est hébergé par des réservoirs sauvages (oiseaux, opossums, chauves-souris) et transmis par les moustiques vecteurs[7]. La présence de cet écosystème détermine l'existence de foyers enzootiques. À partir des souches enzootiques qui prospèrent ainsi, peuvent émerger des variants épizootiques qui, amplifiées par le cheval, déclenchent des épizooties équines associées à de nombreux cas de contamination humaine. Chez les équidés, la virémie est forte et précoce et le sang est la matière virulente principale. Le virus peut aussi se trouver dans les sécrétions nasales, oculaires et buccales des animaux infectés. La transmission rapprochée par aérosols est possible, ainsi que par contact avec la peau lésée ou les litières contaminées.
Diagnostic
[modifier | modifier le code]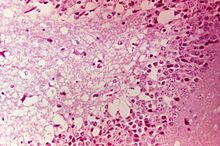
Les indices épidémio-cliniques peuvent orienter le diagnostic, mais la maladie ne peut être distinguée des autres méningo-encéphalomyélites virales qu'au laboratoire : sérologie (chez les convalescents) ou isolement du virus à partir du sang (5 premiers jours de la maladie), du pancréas et des centres nerveux (sur le cadavre).
Prévention
[modifier | modifier le code]Etant donnée l'existence de foyers permanents, la prophylaxie sanitaire n'est pas une solution envisageable, sauf en cas de foyer épizootique éclatant dans un environnement par ailleurs indemne. Il est alors nécessaire d'isoler (voire d'abattre) les sujets atteints, tout en luttant contre les insectes vecteurs et en limitant les déplacements des équidés.
Seule la vaccination massive des équidés permet de supprimer leur rôle amplificateur et de prévenir l'apparition et l'extension d'une épizootie. Elle est largement utilisée dans les zones à risque. Il existe un vaccin à virus modifié qui a été utilisé avec de bons résultats sur plus de 15 millions d'équidés. Il confère une immunité rapide et durable. Les vaccins inactivés ont quant à eux une efficacité réduite.
La maladie est classée comme danger sanitaire de 1re catégorie sous la dénomination « Encéphalite virale de type Venezuela ».
Notes et références
[modifier | modifier le code]- Parmi les espèces domestiques : bovins, ovins, caprins, porcins, chiens.
- 60 000 cas humains ont été recensés de 1962 à 1970 en Colombie, au Venezuela et en Équateur, dont 1 200 formes nerveuses entrainant 500 décès.
- I-A (Trinidad), I-B et I-C.
- Aucun virus épizootique n’a été identifié depuis l’épizootie de 1969-72 due au variant I-B.
- I-D et I-E, sous-types II ou virus Floride, III ou virus Mucambo et IV ou virus Pixuna.
- Des variants I-E pathogènes pour les équidés ont été cependant décrits au Mexique. Ce sous-type pourrait posséder un potentiel épizootique.
- Principalement Culex pour les souches enzootiques, mais également Psorophora, Ochlerotatus, Mansonia, Anopheles.
Bibliographie
[modifier | modifier le code]![]() : document utilisé comme source pour la rédaction de cet article.
: document utilisé comme source pour la rédaction de cet article.
- ̇Carole Peroz, Jean-Pierre Ganière, Marc Artois et Jean-Luc Guérin, Maladies réglementées - Dangers sanitaires de 1re et 2e catégories ches les équidés, École Nationale Vétérinaire de Maisons-Alfort, VetAgro Sup, Oniris, École nationale vétérinaire de Toulouse, .
 .
.


 French
French Deutsch
Deutsch