Ваготомия — Википедия
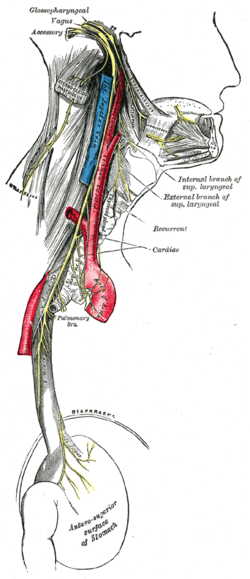
Ваготоми́я — хирургическая процедура, заключающаяся в рассечении основного ствола или ветви блуждающего нерва. Номенклатура медицинских услуг, утверждённая Приказом Минздравсоцразвития России от 27 декабря 2011 года № 1664н[1], определяет следующие виды ваготомий[2]:
| Код услуги | Наименование медицинской услуги |
|---|---|
| A16.16.018 | Ваготомия |
| А16.16.018.001 | Стволовая ваготомия |
| А16.16.018.002 | Селективная проксимальная ваготомия без дренирования |
| А16.16.018.003 | Ваготомия с дренированием |
| А16.16.018.004 | Лапароскопическая ваготомия |
Код ваготомии в медицинских классификаторах, принятых в США: ICD9 — 44.0[3], MeshID — D014628[4].
История
[править | править код]В 1814 году Броди установил, что после иссечения блуждающего нерва у собак пропадает желудочная секреция. В 1911 году Экснер на Берлинском хирургическом конгрессе доложил о двух выполненных им чрезбрюшинных трансдиафрагмальных ваготомиях. Начиная с 1918 года Бирхер сделал более полутора сотен операций поддиафрагмальных ваготомий[5]. Получила широкую известность операция ваготомии, которую в 1943 году американский хирург Лестер Драгстед, работавший в Чикагском университете выполнил для лечения язвы двенадцатиперстной кишки. В результате операции у 35-летнего больного, которому из-за кровотечений из язвы двенадцатиперстной кишки до операции требовалось постоянное переливание крови, прошли абдоминальные боли.
С 1946 года ваготомия для лечения язвенной болезни стала применяться широко. В 1967 году была выполнена первая высокоселективная ваготомия. Врачи, её делавшие, полагали, что она, без ущерба для иннервации антральной и пилорической отделов желудка и других органов желудочно-кишечного тракта даст возможность денервировать большинство обкладочных клеток, секретирующих соляную кислоту. Высокоселективная ваготомия позволила отказаться от дренирования желудка[6].
После появления в середине 1970-х годов новых классов лекарств, блокирующих секрецию кислоты в обкладочных клетках желудка (наиболее эффективными среди которых в настоящее время являются ингибиторы протонного насоса) количество ваготомий в экономически развитых странах резко уменьшилось и в 1993 году на конференции в Йельском университете (США), посвящённой памяти Лестера Драгстедта, было принято решение о том, что ваготомия не может рассматриваться как метод выбора в лечении язвенной болезни желудка и/или двенадцатиперстной кишки[6].
Применение
[править | править код]После рассечения вагусного (блуждающего) нерва прекращается стимуляция продуцирующих соляную кислоту обкладочных (париетальных) клеток желудка. Таким образом, кислотность желудочного содержимого резко уменьшается, что способствует заживлению язв в желудке и двенадцатиперстной кишке[7]. Кроме лечения язвенной болезни ваготомию, часто в качестве дополнительной операции, применяют при лечении заболеваний пищевода в тех ситуациях, когда необходимо уменьшить воздействие кислоты на пищевод (рефлюкс-эзофагит, осложнённое течение ГЭРБ, сочетание эзофагита с грыжей пищеводного отверстия диафрагмы и т. п.)[8].
Осложнения
[править | править код]Наблюдение за больными, перенёсшими ваготомию, показало, что она далеко не всегда позволяет решить ту проблему, ради которой она делается — уменьшение кислотопродукции обкладочными клетками желудка. Частота рецидивов язвенной болезни (за большой временной период после операции) возрастает до 50 %[6].
Осложнения, возникающие после ваготомии, во многом определяются самой схемой операции, при которой, при рассечении вагусного нерва, нарушается парасимпатическая иннервация не только кислотопродуцирующей зоны желудка, но и других его частей и других органов брюшной полости. У многих больных, перенёсших ваготомию, развивался так называемый «постваготомический синдром», который проявляется в развивающемся нарушении эвакуации содержимого желудка, что приводит к тяжёлым последствиям, вплоть до летальных[6].
Модификации
[править | править код]С целью уменьшить вероятность осложнений после ваготомии было разработано значительное количество её модификаций. Различают три основных варианта ваготомий[5]:
- стволовая
- селективная
- селективная проксимальная.
При стволовой ваготомии происходит пересечение всего ствола вагустного нерва (обоих стволов). Она проще технически, однако чревата большим числом осложнений, так как прерывает парасимпатическую иннервацию большего числа органов. «Селективная» означает, что пресекаются избранные ветви. При селективной проксимальной ваготомии пресекаются только ветви вагуса, идущие к телу и дну желудка — отделам, в которых расположены кислотопродуцирующие обкладочные клетки таким образом, чтобы вагусный нерв нормально функционировал в отношении других областей желудка (за счёт сохранённых ветвей Летарже) и других органов[5][7].
Пресечение вагуса может производиться как механическим способом, так и химическим, с использованием коагуляции или комбинированным. Операция ваготомии может выполняться как с открытым доступом, так и с использованием лапароскопии[8].
Полнота выполнения ваготомии
[править | править код]
При ваготомии, особенно селективной и проксимальной селективной, важной проблемой является полнота ваготомии, заключающаяся в том, чтобы были пресечены все ветви вагуса, иннервирующие области оболочки желудка, содержащие кислотопродуцирующие клетки. Даже небольшое количество (10—25 %) непресеченных волокон вагуса могут сохранить нормальную рефлекторную кислопродукцию желудка. Для оценки полноты ваготомии были разработаны различные методы: инсулиновая проба Холландера, внутрижелудочная pH-метрия после максимальной стимуляции гистамином (тест Грасси), окраска блуждающих нервов метиленовой синью по методу Ли, интраоперационная внутрижелудочная pH-метрия по методу Ю. М. Панцырева[5][7].
Интраоперационная внутрижелудочная pH-метрия применяется чаще всего для контроля полноты денервации кислотопродуцирующей области желудка при выполнении селективной проксимальной ваготомии. Контроль кислотности осуществляется непосредственно после выполнения ваготомии прижимая измерительный электрод к стенке желудка по четырём основным линиям: большой и малой кривизне, передней и задней стенке. Для измерения кислотности во время операции на открытом желудке в середине 1980-х годов под руководством академика Н. Д. Девяткова в НПП «Исток» были разработаны ацидогастрометр интраоперационный АГМИ-01 и специальный интраоперационный pH-зонд. При обнаружении продуцирующих кислоту полей производится дополнительное пресечение вагусных волокон и повторный контроль полноты ваготомии. Полной считается ваготомия, если pH по всей слизистой желудка не менее 5[9].
Современное состояние проблемы
[править | править код]На современном этапе развития медицинской науки ваготомия в её современных модификациях и в сочетании с другими операционными техниками применяется значительно реже, чем в 1950-х — 1980-х годах и только при неуспешном терапевтическом лечении[6][8]. Существенным оказались создание новых антисекреторных препаратов и открытие роли Helicobacter pylori в развитии язвенной болезни. Антисекреторная и эрадикационная терапии резко уменьшили риск развития язвенных кровотечений. В результате потребность в хирургических вмешательствах, в том числе в ваготомии, значительно уменьшилась[6]. Сегодня чаще всего применяется селективная проксимальная ваготомия, обычно в сочетании с другими видами операционных вмешательств, однако, в обоснованных случаях (например, в ургентной медицине), делаются и другие виды ваготомий[5][8].
Изучается использование ваготомии в борьбе с ожирением. Первые результаты показывают в среднем 18 % потери веса[10].
Примечания
[править | править код]- ↑ Приказ Минздравсоцразвития России № 1664н от 27 декабря 2011 г. «Об утверждении номенклатуры медицинских услуг» Архивная копия от 21 сентября 2012 на Wayback Machine.
- ↑ Номенклатура медицинских услуг. Раздел А16.10.001-16.19.029 Архивная копия от 25 октября 2012 на Wayback Machine.
- ↑ ICD-9-CM. Code 44. Other operations on stomach Архивная копия от 5 марта 2016 на Wayback Machine. (англ.)
- ↑ National Library of Medicine — Medical Subject Headings. Vagotomy Архивная копия от 10 марта 2016 на Wayback Machine. (англ.)
- ↑ 1 2 3 4 5 Нурмухамедов Р. М., Яругский Е. Е. Ваготомия в лечении язвенной болезни. — Такшент: «Медицина», 1976. — 158 с.
- ↑ 1 2 3 4 5 6 Ивашкин В. Т. Школа клинициста. Язвенная болезнь — история медицины Архивная копия от 12 января 2017 на Wayback Machine. // Медицинский вестник. — 2006. — № 19 (362).- с. 9-10.
- ↑ 1 2 3 Матросова Е. М., Курыгин А. А., Гройсман С. Д. Ваготомия. — Л.: «Наука», 1981. — 216 с.
- ↑ 1 2 3 4 Васнев О. С. Сравнительная эффективность терапевтических и хирургических методов лечения рефлюкс-эзофагита Архивная копия от 23 ноября 2016 на Wayback Machine. Автореферат дисс. д. м. н., 14.01.28 — гастроэнтерология, 14.01.17 — хирургия. ЦНИИ гастроэнтерологии, Москва, 2011
- ↑ Чернякевич С. А., Бабкова И. В., Орлов С. Ю. Под. ред. Ю. М. Панцырева. Функциональные методы исследования в хирургической гастроэнтерологии. М.: РГМУ, 2003. — 176 с.
- ↑ "Could nerve-snipping spur weight loss? - USATODAY.com". USA Today. 2 июля 2007. Архивировано 1 февраля 2012. Дата обращения: 30 января 2011. (англ.)
Литература
[править | править код]- Панцырев Ю. М., Гринберг А. А. Ваготомия при осложнённых дуоденальных язвах. — М.: Медицина, 1979. — 159 с. — 15 000 экз.


 French
French Deutsch
Deutsch