Бременност при човека – Уикипедия
 Тази статия е за бременността при човека. За бременността при други животни вижте Бременност.
Тази статия е за бременността при човека. За бременността при други животни вижте Бременност.
| Бременност при човека | |
 Бременна жена в края на третия триместър | |
| Специалност | акушерство |
|---|---|
| Класификация и външни ресурси | |
| МКБ-11 | QA41 |
| МКБ-9 | 650 |
| База данни DiseasesDB | 10545 |
| База данни MedlinePlus | 002398 |
| База данни eMedicine | article/259724 |
| Мед. рубрики MeSH | D011247 |
| Бременност при човека в Общомедия | |
Бременността при човека е период, през който полученият в резултат на оплождането нов организъм, наричан фетус или ембрион, се развива в матката на майката. В някои случаи броят на ембрионите е повече от един. Бременността обикновено приключва с раждане, което най-често става около 38 седмици след оплождането. При менструален цикъл с продължителност четири седмици този момент съответства приблизително на времето 40 седмици след последната менструация. Бременността обикновено се разделя на три основни етапа с продължителност по около три месеца, наричани триместри. По време на първия триместър има относително висок риск от спонтанен аборт. По време на втория триместър развитието на плода може да се наблюдава и диагностицира посредством редица методи. Началото на третия триместър е и така наречената повратна точка, след която плодът може да оцелее с или без медицинска помощ извън матката.[1]
По време на бременността се използват различни термини за развиващия се нов организъм в зависимост от етапа на бременността. Развиващият се организъм се означава като ембрион от първата до 8-а седмица от зачеването, а след този повратен период до раждането той се нарича фетус (или плод).[2][3]
Продължителност
[редактиране | редактиране на кода]
Въпреки че бременността започва с имплантацията на ембриона в матката, нейната продължителност, както и възрастта на плода, обикновено се измерват от първия ден на последния менструален период, който е по-лесен за установяване. За очаквана дата на раждане (термин) най-често се приема денят, който се пада 40 седмици след началото на последния менструален период, изчислен по правилото на Негеле. Понякога се използват и по-сложни алгоритми, които отчитат и други параметри, като това дали става дума за първо дете, възрастта на майката, продължителността и редовността на менструалния цикъл и други.
Дори и при използване на сложни методи, очакваната дата на раждане е само средна стойност. Реалната дата на раждане има значително разминаване със стандартно отклонение от 8 – 9 дни. Това означава, че по-малко от 5% от ражданията стават след точно 40 седмици, 50% са в рамките на една седмица преди и след очакваната дата и около 80% – в рамките на две седмици преди и след нея.[4] Поради тази причина за бременности с нормална продължителност се приемат тези, при които раждането настъпва между 37-а и 42-рата седмица.[5]
Ражданията преди завършването на 37-а седмица се разглеждат като преждевременни, а тези след 42-рата седмица – като преносвания.[6] След 42-рата седмица рискът от усложнения, както при майката, така и при плода, нарастват значително,[5][7] поради което дори при нормално протичаща бременност през 41 – 42 седмица от бременността лекарите често предпочитат да прибягнат до предизвикано раждане.[8]
Раждането преди 39-а седмица, дори и да не се определя като преждевременно, увеличава риска от усложнения и преждевременна смърт, което се дължи на различни фактори, като недоразвити бели дробове, инфекции при недоразвита имунна система, проблеми при хранене заради недоразвит главен мозък и жълтеница поради недоразвит черен дроб.
Развитие и физиология
[редактиране | редактиране на кода]Физиологични промени
[редактиране | редактиране на кода]По време на бременност организмът на жената претърпява физиологични промени, които са напълно нормални и необходими за успешното износване на плода. Те включват увеличаване на белодробния и сърдечния дебит, повишаване на нивата на кръвната захар и на хормоните – прогестерон и естрогени.
Плодът може да се разглежда като един много успешен алографт, тъй като той е генетически различен от майката.[9] Физиологичните промени, настъпили при бременната жена, имат за резултат имунна система, която е толерантна спрямо плода и не предизвиква неговото отхвърляне.
Оплождане
[редактиране | редактиране на кода]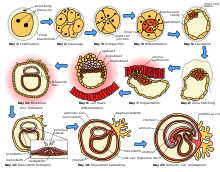
Макар същинската бременност да започва с имплантацията на ембриона в матката, процесите, водещи до бременност, започват по-рано в резултат на сливането на женската (яйцеклетка) и мъжката (сперматозоид) полови клетки. Този процес се нарича оплождане (фертилизация) или зачеване, а получената при него клетка – зигота. Той активира програмата за развитие на яйцеклетката и хаплоидните ядра на двете полови клетки се сливат, образувайки генома на новия диплоиден организъм. Сливането на мъжката и женската полова клетка най-често става при полов акт, предизвикал спонтанна бременност. Развитието на методите за изкуствено осеменяване и инвитро оплождане прави възможно предизвикването на бременност и без полов акт.
Оплождането протича на няколко етапа, като прекъсването на всеки от тях може да го прекрати. В началото на процеса семенната течност претърпява поредица от изменения. Тъй като непосредствено след еякулацията семенната течност има силно ограничена способност за оплождане,[10] в продължение на няколко часа в нея протича процес на капацитация. Той увеличава мобилността на сперматозоидите и отслабва тяхната мембрана, подготвяйки ги за акрозомната реакция, при която преминават през здравата външна мембрана на яйцеклетките.
Първи триместър
[редактиране | редактиране на кода]Това са първите три месеца от бременността. През този период около 70% от бременните изпитват сутрешно неразположение.[11] Скоро след оплождането зърната и ареолите на гърдите почват да потъмняват поради нарастване на нивото на хормоните.[12] Този процес продължава през цялата бременност.
Към 7-ия ден след зачеването, зиготата достига така наречения бластоцистен стадий – вътрешните клетки стават по-големи и се съединяват, образувайки зародиша, а външните клетки се организират към периферията на яйцето и образуват така наречения трофобласт. В този период оплодената яйцеклетка се имплантира в лигавицата на матката (ендометриум), след което започва да се образува плацента, чрез която зародишът се храни и участва в кислородната обмяна. Обикновено бременните не усещат момента на имплантацията, но понякога тя е съпроводена с леко кървене.
През 3-тата седмица след зачеването се образува околоплодната кухина, а ембрионът по форма прилича на диск с размер не повече от 1 cm. Започва и оформянето на мозъка и сърцето. Дотогава сърцето е в примитивен стадий на развитие, но само след няколко дни то започва да помпи в първично образуваната кръвоносна система.
В периода 5 – 8-а седмица след зачеването започва да се оформя главата на зародиша, която е много по-голяма от тялото. Тя е приведена към него, но с растежа на зародиша постепенно се „изправя“. Оформят се вдлъбнатини за ушите. Първоначално разположените отстрани на главата очи започват да се доближават едно към друго. Развиват се краката, ръцете, ходилата и дланите. Забелязват се и първите наченки на пръсти.
При изследване с ултразвуков апарат (ехограф) се виждат и първите движения.
Втори триместър
[редактиране | редактиране на кода]Това са 4, 5 и 6-и месец от бременността. През този период бременната жена е по-енергична. Започва нарастването на нейното теглото, а сутрешната неразположеност намалява и изцяло преминава към края на триместъра. Макар че плодът прави първите си движения още през първия триместър, те се усещат от бъдещата майка през втория триместър. Обикновено това се случва в 4-тия месец, между 20 и 21 седмица, но може и по-рано – през 19-а седмица – ако бременността не е първа. Но не е необичайно, ако бременната жена не усеща движенията на плода до по-късен етап от бременността.
През 4-тия месец се оформят индивидуалните черти на лицето на бебето. Краката се развиват по-бързо и са по-дълги от ръцете. Растат косата и ноктите. През този месец майката усеща движенията на бебето.
5-и месец – поникват мигли, пигментира се ирисът на очите, но клепачите все още са затворени. Бебето си смуче пръста – това му помага да усвои техниката на хранене от гърдите на майката след раждането. Движенията му се учестяват. Завършва развитието на слуха и започват да функционират бъбреците. Външните полови органи се разпознават и полът може да бъде установен чрез ехографско изследване.
6-и месец – все още ушите са долепени до главата. През този период завършва нагъването на кората на главния мозък. Плодът извършва слаби дихателни движения. Органите и системите все още не са укрепнали.
Трети триместър
[редактиране | редактиране на кода]Това са 7, 8 и 9 месец от бременността. През този период теглото на бременната жена нараства най-бързо и увеличението му е най-съществено, тъй като плодът расте с около 28 g на ден. Движенията на плода стават силни и добре се усещат. Жената може да изпитва дискомфорт и болка, ако тези движения са близо до гръбначния стълб или ребрата. Коремът на жената променя формата си поради обръщането и слизането на плода. През този период при някои бременни има неприятни симптоми поради слабия контрол над пикочния мехур и болки в гърба.
7-и месец – бебето вече чува. При момчетата тестисите слизат до слабините и оттам – в скроталните торбички. Бебето е жизнеспособно, но ако се роди в този период, адаптацията към извънутробния живот е свързана с проблеми.
8-и месец – бебето расте усилено. Количеството на подкожната мазнина вече е достатъчна. Ноктите стигат до върха на пръстите. Все още не са напълно функционални белите дробове и черният дроб.
9-и месец – ноктите вече са над върховете на пръстите. Косменият мъх по тялото липсва или е незначителен. Косата се разграничава от челото. Всички органи и системи са готови за извънутробен живот. Предстои раждането.
- Eмбрион. 6-а седмица на бременност
- Фетус. 10-а седмица на бременност
- Фетус. 20-а седмица на бременност
- Фетус. 40-а седмица на бременност
- 1-ви месец на бременност
- 3-ти месец на бременност
- 5-и месец на бременност
- 9-и месец на бременност
- Анимация на растежа по месеци
Раждане и следродилен период
[редактиране | редактиране на кода]Раждането е процесът, при който плодът напуска тялото на майката. Това е моментът, приеман за начало на живота на бебето, като в повечето култури от него се измерва възрастта на човека. За начало на раждането се приема започването на редовни контракции на матката, придружени с отваряне на маточната шийка. В повечето случаи то протича като вагинално раждане, но понякога се прибягва до хирургическа операция, известна като цезарово сечение.
Веднага след раждането за майката започва следродилният период. По отношение на новороденото периодът се нарича постнатален. Продължителността му е около 6 седмици. През това време тялото на майката постепенно се връща към състоянието си отпреди бременността – възстановяват се нивата на хормоните и размерите на матката и влагалището.
Диагностициране
[редактиране | редактиране на кода]Бременността в началния ѝ стадий се установява както въз основа на субективните усещания на жената, така и с помощта на обективни медицински тестове.

Физически признаци
[редактиране | редактиране на кода]Обикновено първият признак на започналата бременност е спирането на менструалния цикъл. Към симптомите на бременността през началните ѝ седмици спадат гаденето или повръщането (предимно сутрин, но не само), прекомерната умора и отпадналост, засиленият апетит към определени храни, свръхчувствителност и непоносимост към някои миризми, раздразненост и честа смяна на настроението, позиви за често уриниране (особено през нощта). Тези симптоми са типични, но се усещат в различна степен от бременните. Наличието или отсъствието им не е свързано еднозначно със започването или прекъсването на бременността. В някои случаи бременната жена не ги усеща, а в други – те могат да са причинени от някои болестни състояния. С развитието на бременността се уголемяват млечните жлези и коремът, понякога се появяват пигментни петна по лицето.
Тест за бременност
[редактиране | редактиране на кода]Бременността се установява също с помощта на специални тестове, реагиращи на произвежданите от плацента хормони.[13] Тестовете, основани на изследване на кръвта и урината, установяват бременността 12 дни след имплантацията на зародиша.[14] Кръвният тест за бременност е по-чувствителен от теста на урината и по-рядко дава грешен негативен резултат.[15] В домашни условия се прави тест на урината и бременността може да се установи 12 – 15 дни след оплождането.
Кръвният тест може да определи приблизително датата на зачеването. Същият, проведен 48 часа по-късно, дава полезна информация за развитието при рисковите бременности. При жени с кървене в началния период на бременността понякога се прави еднократен тест на нивото на прогестерона, за да се определи вероятността за спонтанен аборт.[16]
Ехографски преглед
[редактиране | редактиране на кода]Ранен ехографски преглед може да определи срока на бременността със сравнително добра точност. При този метод предполагаемата датата на раждане се установява чрез определянето размера на фетуса.[17]
Грижи при нормална бременност
[редактиране | редактиране на кода]При потвърдена бременност полезно е тя да бъде проследявана чрез системни пренатални консултации, за да се избегнат или да се установят навременно потенциалните усложнения. За тази цел се провеждат редовни посещения при личен лекар или гинеколог. През първия триместър прегледите и изследванията са насочени към ранно установяване на патологии на бременността и на генетични аномалии на плода. През цялата бременност се следи теглото на бременната, контролират се нейните кръвно налягане и сърдечна дейност, правят се рутинни изследвания на кръв и урина. Следи се също състоянието и развитието на плода. Честотата на прегледите се увеличава с напредването на бременността.
Хранене
[редактиране | редактиране на кода]Важно условие за здрава бременност е качествената и балансираната храна. За осигуряване на нормалното развитие на плода и запазване здравето на бременната нейната диета трябва да е богата на въглехидрати, мазнини, протеини и да включва разнообразни плодове и зеленчуци. Препоръчват се също определени хранителни добавки.
Фолиева киселина – приемането на определени количества намалява риска от вродени дефекти на невралната тръба.[18][19] Фолиевата киселина се съдържа в големи количества в спанака и се намира в редица други зеленчуци и плодове: салатите, броколите, цвеклото, аспержите, цитрусовите плодове.
Мастна киселина DHA Омега-3 – необходима е за развитието и функционирането на мозъка и ретината. Много е важно майката да поема адекватни количества Омега-3 както по време на бременността, така и след раждане. Плодът получава Омега-3 през плацентата, а на новороденото тази киселина се доставя с майчината кърма.[20]
Микроелементи – необходими са за пълноценното развитие на плода. Понякога на бременната жена се препоръчва приемането на витамин Д и калций за развитие на костната система на плода. На жени, които развиват анемия, се предлагат препарати, съдържащи желязо.[21][22][23]
При приготвяне на храната е важна хигиената в кухнята. Суровините, от които тя се приготвя, трябва старателно да се измиват, за да се премахнат патогенните бактерии, като листерия и токсоплазма. С листерия може да е заразена престоялата храна, месото, суровото мляко. Токсоплазмата се разпространява чрез котешки фекалии. Бременните са по-податливи на салмонела, с която могат да се заразят от яйца и домашни птици. Тези продукти могат да се консумират само след термична обработка. Рисковете от инфекциозни заболявания съществено намаляват при спазване на хигиенните изисквания.[24]
Увеличаване на тегло
[редактиране | редактиране на кода]Здравословното нарастване на теглото на бременната се определя от периода на бременността.[25] Натрупването на теглото само частично е свързано с теглото на плода и на растящата плацента. В това натрупване се включва и увеличеното количество кръв, необходима за храненето на плода.[26] Полезното нарастване на теглото е най-много през последните месеци на бременността.[26]
Препоръчва се общото увеличение на теглото за целия период на едноплодна бременност да е в рамките на 11.3 – 15.9 kg. [27] За жени с тегло под норма наддаването може да е с 12.7 – 18 kg, а за тези с наднормено тегло препоръчва се то да не надвишава 6.8 – 11.3 kg.[28]
Недостатъчното или прекомерното наддаване на теглото по време на бременността могат да застрашат здравето на майката и плода.[26] С наднорменото тегло се свързват усложнения, като хипертония и прееклампсия при бременната и макрозомия при бебето. В този случай раждането също може да бъде съпроводено от усложнения – има риск бебето да получи раменна дистокия или да се появи необходимост от цезарево сечение.[25] Когато наддаването по време на бременност е твърде голямо, затруднено е възстановяването на теглото на майката от преди забременяването.[25][29]
Употреба на лекарства
[редактиране | редактиране на кода]Приемането на лекарства по време на бременност може да има временни или трайни последствия за плода. Основното опасение при употребата на лекарствата е свързано с тяхната евентуална тератогенност (предизвикване на аномалии в развитието на плода). Затова лекарствата се приемат само по предписание на лекар, който е уведомен за текущата бременност.
Въздействие на вредни вещества
[редактиране | редактиране на кода]Съвременната жена е изложена на влиянието на разнообразни токсини, които се съдържат в препарати за домашно почистване и някои козметични препарати. Освен това тя често се намира в среда, замърсена с пестициди и други химически вещества. Комбинираното действие на няколко вида химически вещества усилва техния негативен ефект.[30]
- Алкохол – няма индикации, че малкото или умереното консумиране на алкохол по време на бременност води до увреждането на плода. Но няма и данни, гарантиращи пълната безопасност по отношение на плода.[31]
- Цигарен дим – децата, изложени на цигарен дим по време на своето пренатално развитие, могат да развият разнообразни поведенчески, неврологични и физически отклонения.[32]
- Марихуана – въздейства върху плода и води до намалена способност за концентрация и внимание, проблеми с говора, трудности при обучението и отклонения в поведението на децата.[33]
- Живак и метилживак – оказват вредно влияние върху нервната система, особено в периода на развитието на мозъка на плода. Метилживакът се намира в морски продукти и сладководни риби и попада в човешкия организъм чрез тяхна консумация.[34] Живакът се съдържа в много риби, но най-вече в едрите видове риба меч, акула, кралска скумрия, риба тон албакор. Поради тази причина препоръчва се седмичната консумация на риба да не надвишава 170 g.[34]
- Замърсяването на въздуха – води до увеличаването броя на преждевременни раждания, забавя растежа на плода, в някои случаи е вероятна причина за сърдечни и белодробни проблеми при новородените.[35]
- Олово – особено вреден за развитието на нервната система на плода. Прониква през плацентата и дори в малки количества може да предизвика интелектуални и поведенчески отклонения при децата.[36]
Сексуален живот
[редактиране | редактиране на кода]При нормалното протичане на бременност сексуалният живот може да продължава, но според редица проучвания сексуалното желание на бременната и съответно сексуалните отношения бележат намаление.[37][38] В рамките на цялостното намаление на сексуалното желание наблюдава се негово увеличение през втория триместър, последвано отново от спад в третия триместър.[39][40]
При здрава бременност сексуалните отношения не носят риск нито за бременната, нито за плода. Важно е спазването на добра хигиена за предотвратяване на внасянето на инфекции. Няма специални условия или изисквания при извършването на половия акт – достатъчно е действията да са в рамките на здравия разум и избраните позиции да не водят до притискане на матката или до отпускането на пълното тегло на партньора върху корема на жената.[41]
Симптоми на дискомфорт
[редактиране | редактиране на кода]Дори при нормално протичаща бременност жената може да усеща всекидневен дискомфорт и е важно да се създават условия за облекчаване на неговите признаци.[42]
Общи симптоми
[редактиране | редактиране на кода]- Умора – усеща се най-много през първия триместър.
- Бракстън Хикс контракции – спорадични маточни контракции, често неболезненни. Могат да се случват по няколко пъти на ден. Появяват се след 6-ата седмица на бременността, но се усещат по-късно.
- Едем (отичане) – причинява се от натиска на матката върху определени вени, което води то повишено хидростатично налягане в долните крайници.
- Често уриниране – причинява се от увеличен интраваскуларен (вътресъдов) обем, ускорена филтрация в гломерулите и натиск, оказван от разширяващата се матка върху пикочния мехур.
- Инфекция на пикочните пътища.[43]
- Варикозни (разширени) вени – причинява се от отпускане на венозната стена и повишено вътресъдово налягане.
Стомашно чревни симптоми
[редактиране | редактиране на кода]- Констипация (запек) – причинява се от намалената чревна дейност вследствие на повишения прогестерон. Влошава се от хранителните добавки, съдържащи желязо.[44] Запекът може да намалява с напредване на бременността. Подобряването се постига чрез промяна в хранителния режим и включване в него на повече влакнини (фибри).[44]
- Хемороиди – причиняват се от честите при бременни нарушения на венозното оттичане, от напрежението, свързано с констипацията, а също от повишеното интраабдоминално (вътрекоремно) налягане в по-късния период на бременност.[45] Симптомите отзвучават спонтанно след бременността, но са обичайни в дните след раждане.
- Киселини и гадене – възможно е да се дължи на гастроезофагеален рефлукс, възникващ в резултат на естественото по време на бременност отпускане на долния езофагеален сфинктер. Причинява се и от повишеното интраабдоминално налягане, предизвикано от разширената матка.
Кожни симптоми
[редактиране | редактиране на кода]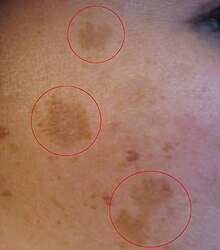
Бременността често се съпровожда с появата на пигментни петна (хлоазма) по кожата на лицето. Петната са жълто-кафеникави на цвят и се разполагат симетрично по бузите, челото и слепоочията.
От 50% до 90% от жените развиват стрии по време на бременност.[46] Стриите изглеждат като къси ивици и се появяват в резултат на разкъсване на връзките между отделните слоеве на кожата. Те се дължат както на растягането на кожата, така и на въздействието на хормоналните изменения върху кожната тъкан. [47] Срещат се по-често при младите жени, а също при жени, носещи по-едър плод, и при тези с наднормено тегло.[47] Първоначално стриите са тъмночервени на цвят, след приключване на бременността те постепенно избледняват, но не минават изцяло.[46][47][48] Появяват се най-често в областта на корема, гърдите, седалището и бедрата и могат да причиняват сърбеж и дискомфорт.[46][47] Предлага се голямо разнообразие от мазила, съдържащи витамин Е – какаово масло, бадемово масло и зехтин, но няма данни те действително да водят до превенция или до намаляване на стриите.[46][47]
Мускулно-скелетни симптоми
[редактиране | редактиране на кода]- Болки в гърба и таза – те се появяват с напредването на бременността.[49][44] Предполага се, че са предизвикани от изменението на стойката и това е причината болките да се засилват към края на деня.[44] Проучвания показват ползата от водни процедури, масаж и упражнения за гърба.[44] Положителен ефект може да има и подлагането на възглавниците под гърба по време на сън.[49]
- Спазми в прасците (крампи) – могат да бъдат много болезнени и от тях страда почти половината от бременните жени.[42] Спазмите обикновено се появяват през нощта и тяхната продължителност е от няколко секунди до минути.[50] За облекчаването на болките се използват разнообразни методи – специални чорапи, соли, калций, магнезий, но няма данни нито за тяхната ефективност, нито за безопасността им спрямо плода.[50]
- Синдром на карпалния тунел – това е тесен нервен провлак в китката, който вероятно се подува по време на бременност. Среща се при 21% до 62% от бременните. Усеща се като изтръпване или болка на ръцете.[51]
Бележки
[редактиране | редактиране на кода]- ↑ Trimester Definition // MedicineNet.com. MedicineNet, Inc. Архивиран от оригинала на 2012-10-11. Посетен на 17 януари 2008.
- ↑ Embryo Definition // MedicineNet.com. MedicineNet, Inc. Архивиран от оригинала на 2012-09-12. Посетен на 17 януари 2008.
- ↑ Fetus Definition // MedicineNet.com. MedicineNet, Inc. Архивиран от оригинала на 2007-08-22. Посетен на 17 януари 2008.
- ↑ Kieler, H. et al. The length of human pregnancy as calculated by ultrasonographic measurement of the fetal biparietal diameter // Ultrasound in Obstetrics & Gynecology 6 (5). 1995. DOI:10.1046/j.1469-0705.1995.06050353.x. p. 353 – 357. (на английски)
- ↑ а б Norwitz, Errol R. Patient information: Postterm pregnancy // UpToDate. UpToDate, inc., September 2007. Посетен на 16 януари 2008. (на английски)
- ↑ Definitions // preventioninstitute.sk.ca. Saskatchewan Prevention Institute. Архивиран от оригинала на 2008-01-04. Посетен на 16 януари 2008. (на английски)
- ↑ What To Expect After Your Due Date // Medem. The American College of Obstetricians and Gynecologists, April 2006. Архивиран от оригинала на 2003-04-29. Посетен на 16 януари 2008. (на английски)
- ↑ Royal College of Obstetricians and Gynaecologists Induction of labour Evidence based Guideline (PDF) // rcog.org.uk. Royal College of Obstetricians and Gynaecologists, 2001. Архивиран от оригинала на 2006-12-30. Посетен на 18 януари 2008. (на английски)
- ↑ Clark DA, Chaput A, Tutton D. Active suppression of host-vs-graft reaction in pregnant mice. VII. Spontaneous abortion of allogeneic CBA/J x DBA/2 fetuses in the uterus of CBA/J mice correlates with deficient non-T suppressor cell activity // J. Immunol. 136 (5). Март 1986. с. 1668 – 75. Архивиран от оригинала на 2020-05-31.
- ↑ Fertilization // vivo.colostate.edu. vivo.colostate.edu. Архивиран от оригинала на 2010-06-24. Посетен на 28 юли 2010. (на английски)
- ↑ Early pregnancy symptoms: Morning sickness, fatigue and other common symptoms // Архивиран от оригинала на 2013-07-28. Посетен на 2011.
- ↑ Pregnancy video // Channel 4, 2008. Посетен на 22 януари 2009.
- ↑ NHS Pregnancy Planner // National Health Service (NHS), 19 март 2010. Архивиран от оригинала на 2021-08-29. Посетен на 19 март 2010.
- ↑ Qasim SM, Callan C, Choe JK. The predictive value of an initial serum beta human chorionic gonadotropin level for pregnancy outcome following in vitro fertilization // Journal of Assisted Reproduction and Genetics 13 (9). 1996. DOI:10.1007/BF02066422. с. 705 – 8.
- ↑ BestBets: Serum or Urine beta-hCG?
- ↑ Verhaegen, J и др. Accuracy of single progesterone test to predict early pregnancy outcome in women with pain or bleeding: meta-analysis of cohort studies. // BMJ (Clinical research ed.) 345. 2012 Sep 27. DOI:10.1136/bmj.e6077. с. e6077.
- ↑ Whitworth, M и др. Ultrasound for fetal assessment in early pregnancy. // Cochrane database of systematic reviews (Online) (4). 2010 Apr 14. DOI:10.1002/14651858.CD007058.pub2. с. CD007058.
- ↑ Klusmann A, Heinrich B, Stöpler H, Gärtner J, Mayatepek E, Von Kries R. A decreasing rate of neural tube defects following the recommendations for periconceptional folic acid supplementation // Acta Paediatr. 94 (11). 2005. DOI:10.1080/08035250500340396. с. 1538 – 42. Посетен на 20 януари 2008.
- ↑ Stevenson RE, Allen WP, Pai GS, Best R, Seaver LH, Dean J, Thompson S. Decline in prevalence of neural tube defects in a high-risk region of the United States // Pediatrics 106 (4). 2000. DOI:10.1542/peds.106.4.677. с. 677 – 83.
- ↑ Salem N, Jr и др. Mechanisms of action of docosahexaenoic acid in the nervous system. // Lipids 36 (9). 2001 Sep. DOI:10.1007/s11745-001-0805-6. с. 945 – 59.
- ↑ Theobald HE. Eating for pregnancy and breast-feeding // J Fam Health Care 17 (2). 2007. с. 45 – 9.
- ↑ Basile LA, Taylor SN, Wagner CL, Quinones L, Hollis BW. Neonatal vitamin D status at birth at latitude 32 degrees 72': evidence of deficiency // J Perinatol 27 (9). 2007. DOI:10.1038/sj.jp.7211796. с. 568 – 71.
- ↑ Kuoppala T, Tuimala R, Parviainen M, Koskinen T, Ala-Houhala M. Serum levels of vitamin D metabolites, calcium, phosphorus, magnesium and alkaline phosphatase in Finnish women throughout pregnancy and in cord serum at delivery // Hum Nutr Clin Nutr 40 (4). 1986. с. 287 – 93.
- ↑ Tarlow, MJ. Epidemiology of neonatal infections. // The Journal of antimicrobial chemotherapy 34 Suppl A. 1994 Aug. с. 43 – 52.
- ↑ а б в Viswanathan M и др. Outcomes of Maternal Weight Gain // Evidence Reports/Technology Assessments, No. 168. Agency for Healthcare Research and Quality, Май 2008. Посетен на 23 юни 2013.
- ↑ а б в Institute for Quality and Efficiency in Health Care. Weight gain in pregnancy // Fact sheet. Institute for Quality and Efficiency in Health Care. Посетен на 23 юни 2013.
- ↑ Weight Gain During Pregnancy: Reexaminging the Guidelines, Report Brief // Institute of Medicine. Архивиран от оригинала на 2010-08-10. Посетен на 29 юли 2010.
- ↑ American College of Obstetricians and Gynecologists. Weight Gain During Pregnancy // Obstet Gynecol 121 (1). януари 2013. DOI:10.1097/01.AOG.0000425668.87506.4c. с. 210 – 2.
- ↑ Thangaratinam, S и др. Interventions to Reduce or Prevent Obesity in Pregnant Women: A Systematic Review // Health Technology Assessment, No. 16.31. NIHR Evaluation, Trials and Studies Coordinating Centre, Юли 2012. Посетен на 23 юни 2013.
- ↑ 99% of pregnant women in US test positive for multiple chemicals including banned ones, study suggests // Sciencedaily.com, 14 януари 2011. Архивиран от оригинала на 2021-09-29. Посетен на 25 ноември 2011.
- ↑ Ornoy, A и др. Alcohol abuse in pregnant women: effects on the fetus and newborn, mode of action and maternal treatment. // International journal of environmental research and public health 7 (2). 2010 Feb. DOI:10.3390/ijerph7020364. с. 364 – 79.
- ↑ Hackshaw, A и др. Maternal smoking in pregnancy and birth defects: a systematic review based on 173 687 malformed cases and 11.7 million controls. // Human reproduction update 17 (5). 2011 Sep-Oct. DOI:10.1093/humupd/dmr022. с. 589 – 604.
- ↑ Irner, TB. Substance exposure in utero and developmental consequences in adolescence: a systematic review. // Child neuropsychology: a journal on normal and abnormal development in childhood and adolescence 18 (6). 2012. DOI:10.1080/09297049.2011.628309. с. 521 – 49.
- ↑ а б Abelsohn, A и др. Healthy fish consumption and reduced mercury exposure: counseling women in their reproductive years. // Canadian family physician Medecin de famille canadien 57 (1). 2011 Jan. с. 26 – 30.
- ↑ Backes, CH и др. Early life exposure to air pollution: how bad is it? // Toxicology letters 216 (1). 2013 Jan 10. DOI:10.1016/j.toxlet.2012.11.007. с. 47 – 53.
- ↑ Chapter 1, Lead-based Paint Hazards, 98 – 112 // Cdc.gov. Архивиран от оригинала на 2013-10-29. Посетен на 25 ноември 2011.
- ↑ M.P. Bermudez и др. Influence of the Gestation Period on Sexual Desire // Psychology in Spain 5 (1). 2001. с. 14 – 16.
- ↑ Wing Yee Fok и др. Sexual behavior and activity in Chinese pregnant women // Acta Obstetricia et Gynecologica Scandinavica 84 (10). Октомври 2005. DOI:10.1111/j.0001-6349.2005.00743.x. с. 934 – 938.
- ↑ Reamy K и др. Sexuality and pregnancy. A prospective study // J Reprod Med. 27 (6). Юни 1982. с. 321 – 7.
- ↑ Malarewicz A, Szymkiewicz J, Rogala J. [Sexuality of pregnant women] // Ginekol. Pol. 77 (9). Септември 2006. str. 733 – 9. (на полски)
- ↑ Cory Silverberg. Pregnancy Sex Positions: ideas for comfortable sex positions during pregnancy // About.com Guide, 19 септември 2011. Архивиран от оригинала на 2017-06-26. Посетен на 2013-08-20.
- ↑ а б Enkin, Murray; with the editorial assistance of Eleanor и др. A guide to effective care in pregnancy and childbirth. 2. ed. Oxford, Oxford University Press, 1995. ISBN 0-19-262326-5.
- ↑ Merck. Urinary tract infections during pregnancy // Merck Manual Home Health Handbook. Архивиран от оригинала на 2011-11-10. Посетен на 2013-08-20.
- ↑ а б в г д National Collaborating Centre for Women's and Children's Health (UK). Antenatal care: routine care for the healthy pregnant woman // NICE Clinical Guidelines, No. 62. RCOG Press, Март 2008.
- ↑ Vazquez, JC. Constipation, haemorrhoids, and heartburn in pregnancy. // Clinical evidence 2010. 2010 Aug 3. Архивиран от оригинала на 2022-10-13.
- ↑ а б в г Brennan, M и др. Topical preparations for preventing stretch marks in pregnancy. // The Cochrane database of systematic reviews 11. 2012 Nov 14. с. CD000066. Архивиран от оригинала на 2018-10-07.
- ↑ а б в г д Tunzi, M и др. Common skin conditions during pregnancy. // American family physician 75 (2). 2007 Jan 15. с. 211 – 8.
- ↑ Alexiades-Armenakas, MR и др. The safety and efficacy of the 308-nm excimer laser for pigment correction of hypopigmented scars and striae alba. // Archives of dermatology 140 (8). 2004 Aug. с. 955 – 60.
- ↑ а б Pennick, VE и др. Interventions for preventing and treating pelvic and back pain in pregnancy. // Cochrane database of systematic reviews (Online) (2). 2007 Apr 18. с. CD001139. Архивиран от оригинала на 2013-10-29.
- ↑ а б Young, G. Leg cramps. // Clinical evidence 2009. 2009 Mar 26. Архивиран от оригинала на 2020-11-11.
- ↑ Mondelli, M.; Rossi, S.; Monti, E.; Aprile, I.; Caliandro, P.; Pazzaglia, C.; Romano, C.; Padua, L. (2007) Long term follow-up of carpal tunnel syndrome during pregnancy: a cohort study and review of the literature. Electromyogr Clin Neurophysiol. 2007 Sep;47(6):259 – 71.
Вижте също
[редактиране | редактиране на кода]| Тази страница частично или изцяло представлява превод на страницата Pregnancy в Уикипедия на английски. Оригиналният текст, както и този превод, са защитени от Лиценза „Криейтив Комънс – Признание – Споделяне на споделеното“, а за съдържание, създадено преди юни 2009 година – от Лиценза за свободна документация на ГНУ. Прегледайте историята на редакциите на оригиналната страница, както и на преводната страница, за да видите списъка на съавторите. ВАЖНО: Този шаблон се отнася единствено до авторските права върху съдържанието на статията. Добавянето му не отменя изискването да се посочват конкретни източници на твърденията, които да бъдат благонадеждни. |


 French
French Deutsch
Deutsch