بازسازی رباط صلیبی قدامی - ویکیپدیا، دانشنامهٔ آزاد
| بازسازی رباط صلیبی قدامی | |
|---|---|
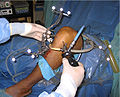
 آرتروسکوپی رباط صلیبی قدامی جهت بازسازی مجدد در زانوی سمت راست پس از پایان جراحی بازسازی رباط آسیب دیده نشان داده شدهاست. ۱- تاندون[پ ۱] ماهیچه سمیتندنیوس[پ ۲] که چندلا شده و با ضخامتی مناسب به سمت بالا کشیده شدهاست. ۲- اتوگرافت[پ ۳] از جلوی رباط متقاطع پشتی[پ ۴] به سمت بالا کشیده شدهاست. ۳- رباط[پ ۵] تازه که از مسیر قبلی رباط آسیبدیده عبور کرده و جایگزین آن شدهاست. | |
| ICD-9-CM | 81.45 |
| مدلاین پلاس | ۰۰۷۲۰۸ |
بازسازی رباط صلیبی قدامی (به انگلیسی: Anterior Cruciate Ligament reconstruction (ACL reconstruction))به عمل جراحی ارتوپدی با استفاده از آرتروسکوپی[پ ۶] جهت جایگزینی رباط آسیب دیده با رباط سالم در ناحیه زانو گفته میشود.[۱]
علل پارگی رباط صلیبی قدامی
[ویرایش]- ایستادن ناگهانی
- تغییر مسیر سریع
- وارد شدن ضربات مستقیم به پشت زانو
- فرود آمدن نادرست در هنگام پرش (هنگام زدن ضربه سر به توپ در بازی فوتبال)
بلافاصله پس از ضربه شدید به زانو معمولاً بیمار تورم و درد حاد در زانو را تجربه و احساس ناپایداری در زانوی خود احساس میکند. چند ساعت پس از پارگی ACL اغلب بیماران وجود مقدار زیادی تورم در زانو همراه با از دست دادن محدوده حرکات زانو، درد مزمن و ناراحتی در راه رفتن را بیان میکنند. حدود نیمی از ضایعات لیگامان متقاطع قدامی (ACL) همراه با صدمه به منیسکها، غضروف مفصلی و لیگامانهای دیگر میباشد.
ممکن است بیمار دچار صدمه به استخوان زیر غضروف مفصل زانو نیز شده باشد که این یافته را میتوان در امآرآی مشاهده نمود.
بازسازی رباط صلیبی قدامی یکی از رایجترین عملهای جراحی در ایالات متحده آمریکا میباشد.[۲]
پارگیهای لیگامان متقاطع قدامی با بخیهزدن بهبود نمییابد و ترمیم نمیشوند و لازم است که بازسازی و جایگزین شود. متخصص ارتوپد بافت دیگری را که معمولاً یک لیگامان است از قسمت دیگری از بدن به ناحیهای که لیگامان متقاطع قدامی آسیب دیده منتقل میکند تا این بافت جایگزین بافت قبلی شده و داربستی برای ترمیم لیگامان باشد؛ این بافتها را گرافت مینامند.
معاینات بالینی
[ویرایش]در عملکرد بالینی پزشک با استفاده از قضاوت بالینی، بیمار را جهت تشخیص پزشکی،[پ ۷] درمان و پیشگیری[پ ۸] از بیماری ارزیابی میکنند. در طی این عملکرد ترتیب خاصی از فعالیتها وجود دارد که معمولاً رعایت میشود و شامل: شرح حال، معاینه فیزیکی، تهیه فهرست مشکلات، مشخص کردن تشخیصهایافتراقی،[پ ۹] بررسیها (شامل آزمایشها و تصویربرداری امآرآی[پ ۱۰])، رسیدن به تشخیص و در آخر تصمیمگیری جهت درمان میباشد.
معاینه زانوی آسیب دیده همیشه باید از سوی پزشک متخصص انجام شود. جهت وارد آمدن ضربه و مقدار نیروی وارد شده در زمان وقوع آسیب اطلاعات مهمی را برای ارزیابی نوع و شدت آسیب به پزشک میدهد. معاینه فیزیکی بیمار به تشخیص پارگی رباط، منیسکها و دیگر رباطهای مفصل زانو کمک خواهد کرد. معاینه بالینی بر روی هر دو پای بیمار جهت مقایسه از نظر آستانه حرکتی و توان عضلانی و نیز رنگ و دمای پوست انجام میگیرد.
در طی معاینه در اندام تحتانی بیمار، میتوان با پرتو ایکس(X-ray)[پ ۱۱] دفورمیتی و دامنه حرکتی بیمار را ارزیابی نمود.[۳] در طی این ارزیابی توجه به رنگ پوست و دمای آن مهم است چراکه میتواند نشانی از نقص خونرسانی یا التهاب را در ناحیه مفصلی بیان کند.[۴]
تستهای غیرتهاجمی ارزیابیکننده
[ویرایش]
برای تشخیص پارگی رباط صلیبی قدامی تستلاکمن حساسترین تست میباشد البته از تستهای بالینی دیگری مانند تست کشویی قدامی و نیز تست با استفاده از دستگاه KT-1000 و GENOUROB نیز میتوان برای تشخیص استفاده نمود.
این تست برای تشخیص بیثباتی (لقی) مفصل زانو[پ ۱۲] انجام میگیرد. در این مانور بیمار به حالت طاقباز[پ ۱۳] قرار گرفته و زانو را در فلکسیونی ۱۰ تا ۲۰ درجه قرار میگیرد، از یک دست برای ثابت کردن فمور و با دست دیگر پروگزیمال تیبیا[پ ۱۴] را گرفته و تیبیا به جلو هل داده میشود.
درجه ۱ (۵ میلیمتر جابجایی)
[ویرایش]در ابتدا از روشهایی جهت کاهش التهاب و درد حاد استفاده میشود (مثلاً استفاده کمپرس یخ). به تدریج تمرینات دامنه حرکتی مفصل زانو با توجه به درد مزمن[پ ۱۵] انجام میگردد. سپس تمرینات تعادلی و عملکردی شروع میشوند. در نهایت تمرینات تقویت عضلات انجام میگیرد. هدف اصلی در این مسیر کاهش التهاب و ترمیم مجدد بافت آسیب دیده همراه با افزایش دامنه حرکتی، بهبود تعادل و تقویت عضلات جهت پیشگیری از آسیب مجدد است.
درجه ۲ (۶–۱۰ میلیمتر جابجایی)
[ویرایش]اصول درمان همانند مرحله درجه یک آسیب است. اما به دلیل آسیب بیشتر از یک بریس[پ ۱۶] یا زانوبند جهت حفاظت از بافت رباطی آسیب دیده نیز استفاده میشود.
درجه ۳ (بیش از ۱۰ میلیمتر جابجایی)
[ویرایش]مهمترین نقش رباطها در بدن، ایجاد ثبات و پایداری در مفصل است؛ در صورت تشخیص مبنی بر درجه ۳ بودن پس از ارزیابی توسط پزشک، فرد با پارگی کامل رباط صلیبی قدامی[پ ۱۷] و عدم ثبات و پایداری در مفصل زانو مواجه خواهد بود.
آزمون تغییر محوری
[ویرایش]
برای ارزیابی میزان بیثباتی چرخش در مفصل بکار میرود.
استفاده از دستگاه KT-1000
[ویرایش]
این دستگاه برای سنجش میزان سستی لیگامانهای قدامی و خلفی زانو در سطح ساژیتال طراحی شدهاست. در این حالت بیمار به حالت طاقباز قرار گرفته و زانو حدود ۲۰ تا ۳۰ درجه خم میگردد و زیر حفره پُپلیتهآل[پ ۱۸] بیمار توسط پلت فرم نرم حمایت و ثابت میشود.[۵] متخصص از بیمار میخواهد تا آرامش خود را حفظ کرده و ریلکس باشد. دستگاه KT-1000 بر روی ساق بیمار قرار گرفته و ابتدا و انتهای آن به ساق فیکس میگردد و با به عقب کشیده شدن آن میزان سستی در رباط صلیبی قدامی مورد ارزیابی قرار میگیرد.[۶] این دستگاه جهت ارزیابی میزان سستی رباط ACL پس از جراحی نیز میتواند کاربرد داشته باشد.
استفاده از دستگاه GENOUROB
در حالی که KT 1000، در زمان خود تنها دستگاه ارزیابی و لاکسیمتری زانو به حساب میآمد اکنون جای خود را به دستگاههای مدرن GENOUROB دادهاست، مدلهای GNRB و ROTAM با روشهای خودکار نوآوری متعدد اکنون تنها پاسخ مدرن به درخواست پزشکان قرن ۲۱ میباشد.[۷]
از جمله تستهای که با این دستگاه میتوان گرفت، به موارد زیر باید اشاره کرد:
- ACL Exam
- Automated Lachman Test
- Tibial Displacement Differential
- Slope of the curves for knee stability evaluation
تستهای تهاجمی ارزیابیکننده
[ویرایش]استفاده از آرتروسکوپی
آرتروسکوپ یک وسیله درونبین جراحی است که پزشک متخصص ارتوپدی از آن برای دیدن فضای داخل مفصل، جهت تشخیص یا درمان بیماری استفاده میکند. مفصل زانو، مچ پا، آرنج و مچ دست از جمله مفاصلی هستند که انجام آرتروسکوپی در آنها رایج است. آرتروسکوپی جهت ترمیم پارگی منیسک، ترمیم رباط ACL و خارج کردن قطعات پاره شده منیسک اندیکاسیون دارد. Arthro به معنای مفصل و Scopy به معنای دیدن است. قسمت دیگر یک آرتروسکوپ یک لوله فلزی توخالی به اندازه تقریبی یک نی است. در یک انتهای این لوله فلزی یک دوربین فیلمبرداری بسیار دقیق قرار گرفته و در درون لوله تعداد زیادی عدسی وجود دارد. جراح از طریق یک شکاف چند میلیمتری این لوله را وارد فضای مفصلی کرده و سپس تصاویر تهیه شده توسط درونبین به یک مانیتور با وضوح بالا منتقل میشود تا جراح بتواند تصاویر داخل مفصل را روی مانتیتور مشاهده کند.
انواع گرافت
[ویرایش]
- خودپیوندینه (اتوگرافت): استفاده از بافتهای بیمار جهت ترمیم که بیشترین و رایجترین انتخاب جهت بازسازی رباط آسیب دیده میباشد.[۸]
- همپیوندینه (آلوگرافت):استفاده از بافت اهدایی از جسد افرادی که در اثر صانحهای دچار مرگ شدهاند و پس از گرفتن رضایت به دست میآیند. از مزایای استفاده از بافت آلوگرافت میتوان به کاهش مدت زمان جراحی و کاهش تعداد و طول برشهای جراحی جهت یافتن بافتهمبندی اشاره کرد.
- ترکیبی و ساختنی:بیشتر شامل استفاده از الیاف کربن، پروتز دائمی و ساختارهای تقویت شده رباط بوده ولی اطلاعات کمی در مورد میزان بهبودی و استحکام مناسب پس از استفاده از این پروتزها وجود دارد.
در حال حاضر استفاده از گرافت رباط کشکک و ماهیچه همسترینگ بیشترین موارد استفاده را شامل میشود.[۹]
بافت اتوگرافت
[ویرایش]برای بازسازی لیگامان متقاطع قدامی میتوان از بافتهای زیر استفاده میشود:
- تاندون کشکک
- تاندونهای ماهیچه همسترینگ[پ ۱۹] (سِمی تندنیوس[پ ۲۰] و گراسیلیس)[۱۰][۱۱]
- تاندونهای ماهیچه سارتوریوس[پ ۲۱]
استفاده از سلولهای بنیادی
[ویرایش]امروزه استفاده از این یاختهها جهت ترمیم بافتهای آسیبدیده در حال گسترش است. در این روش، بیمار جهت بهبودی و کاهش زمان ریکاوری از سلولهای بنیادی اتولوگ مزانشیمی (MSCs)) بهره میگیرد، این روش بیشتر برای ورزشکاران استفاده میشود.
روش انجام جراحی
[ویرایش]
پیش از انجام جراحی، بیمار نیاز به چند جلسه فیزیوتراپی داشته و بیمارانی که دارای زانویی سفت، متورم و فاقد طیف وسیعی از حرکات باشند پس از عمل جراحی ACL ممکن است با مشکلات قابل توجهی در طیف دامنه حرکات طبیعی مفصل زانو مواجه شوند. این وقفه زمانی میتواند تا بیش از سه هفته به طول بینجامد.[۱۲] پس از اطمینان از پارگی کامل رباط صلیبی قدامی، ابتدا گرافت از محل دهنده برداشته میشود و سپس توسط آرتروسکوپی داخل زانو زیر دید مستقیم تیم جراحی قرار گرفته و ابتدا باقیمانده رباط صلیبی پاره شده از داخل مفصل زانو تراشیده و خارج میشود سپس توسط دریل با ایجاد تونلی استخوانی در استخوان ران و ساق، محلی برای عبور رباط جدید به وجود میآید.[۱۳]
با اندازهگیری طول کانال جدید، این فاصله بر روی رباط تازه استخراج شده اندازهگیری شده و مقیاس میگردد. پس از عبور گرافت پیوندی جدید از درون این تونل، ابتدا و انتهای این بافت توسط پیچهای مخصوص به استخوان تیبیا و ران متصل میگردد. پیش از تمام شدن عمل جراحی، جراح با لمس کردن گرافت جدید به کمک پروب جراحی از خوب بودن میزان کشش رباط بازسازی شده اطمینان کامل حاصل مینماید. سپس با جابجا کردن مفصل زانو میزان جابجایی و دامنه حرکتی زانو مورد ارزیابی قرار میگیرد.[۱۴] سپس با خروج آرتروسکوپ، محل ورود تجهیزات به مفصل زانو توسط بخیه دوخته میشود و بر روی ناحیه پانسمان قرار میگیرد.
- گرافت از بافت سمیتندنیوس جهت بکارگیری به جای ACL
- قرارگیری رباط تازه در فضای ACL
- رباط جدید در حال بالاکشیده شدن به درون تونل استخوانی
مراقبت جراحی
[ویرایش]پیش از عمل
[ویرایش]- انجام آزمایشها و گرافیهای درخواست شده(امآرآی)
- NPO بودن (ناشتا بودن)، که پزشک زمان آن را تعیین میکند.
- شیو ناحیهٔی عمل
- دادن روحیه و آرامش به بیمار
- بیهوشی
در اتاق عمل مانند هر عمل جراحی دیگر بیمار باید با نظر متخصص بیهوشی تحت بیهوشیعمومی[پ ۲۲] یا بیحسی نخاعی[پ ۲۳] یا به ندرت بیحسی محلی قرار گیرد. بیمار باید پیش از شروع عمل ناشتا بوده و حداقل بمدت هشت ساعت چیزی نخورده و نیاشامیده باشد.
بازسازی رباط صلیبی قدامی به وسیله آرتروسکوپی میتواند یک ساعت به طول بینجامد. اگر بیمار در حین عمل بهطور کامل بیهوش نشده باشد، میتواند از طریق مانیتور نظارهگر آرتروسکوپی زانوی خودش باشد.
حین عمل
[ویرایش]- مانیتورینگ بیمار
- مایع و دارو درمانی
پس از عمل
[ویرایش]- جلوگیری از ایجاد آمبولی با تجویز داروهای ضدانعقادی
- تعویض پانسمان و خشک نگاه داشتن ناحیه جراحی ۱۰ تا ۱۴ روز پس از عمل[۱۵]
- فیزیوتراپی در بیماران بستری
- کاردرمانی

کاهش زمان بستری
کاهش عوارض بستری
تقویت ماهیچه چهارسر ران با ورزشهای ایزومتریک جهت تنظیم یک برنامه درمانی منظم با توجه به شرایط بیمار
در اغلب موارد پس از آرتروسکوپی بیمار با انجام فیزیوتراپی میتواند پس از چند روز به روال عادی زندگی برگردد.
از مهمترین مراحل درمان انجام نرمشهای بعد از جراحی است. اگر این نرمشها به درستی انجام نشوند نتیجه مناسبی از این عمل کسب نمیشود. با این نرمشها دامنه حرکتی زانو به حد نرمال و طبیعی خود بازگشته و قدرت عضلانی ران تقویت میگردد. بسیار مهم است که بیمار و ورزشکار آسیب دیده تا زمانی که دامنه کامل حرکتی و قدرت عضلانی خود را در مفصل زانو به دست نیاورده است در تمرینهای فعال عادی شرکت نکند. زمانی که بیمار درد و تورمی در زانو نداشت و دامنه حرکتی زانو و قدرت عضلانی ران و توانایی هماهنگی بین عضلات اندام تحتانی به حد نرمال رسید میتواند به فعالیت ورزشی گذشته خود برگردد.
استفاده از ارتز یا بریس زانو
بریس Brace یا ارتوز Orthosis نام کلی برای وسایلی است که در اطراف اندام گذاشته و پوشیده میشود تا حرکت اندام را کنترل کرده یا شکل آن را تحت تأثیر قرار دهد. اهداف بسیاری برای استفاده از زانو بند وجود دارد و این اهداف بسته به مدل و طرح زانوبند بهطور گستردهای متفاوت است. بهطورکلی زانوبندها برای راحتی، پشتیبانی، محافظت و پیشگیری از آسیبدیدگی زانو استفاده میشوند. طراحی زانوبند به عملکرد آن بستگی دارد.
مزایای زانوبند
- نگهدارندهٔ زانو
- کمک به حرکت مفصل
- کاهشدهندهٔ درد زانو
- پیشگیری از وارد آمدن آسیب مجدد به زانو
- گرم نگه داشتن مفصل زانو و کمک به خونرسانی
- کمک به بازپروری یک شکستگی بعد از خارج کردن گچ
- تصحیح شکل قسمتی از بدن به منظور بهتر کردن حرکت و کاهش درد
- مهار کردن حرکت مفصل زانو در یک جهت مهار کردن حرکت در سایر جهات
- کنترل و هدایت، محدود کردن یا کاملاً بیحرکت کردن یک اندام یا یک مفصل یا قسمتی از بدن
پزشک بسته به پارگی رباط زانو پوشیدن بریس خاصی را برای محافظت از زانو در زمان بهبودی رباط آسیب دیده توصیه میکند. زانوبند مفصلی برای افرادی که در حال مبارزه با آسیبهای شدید زانو هستند و به یک تکیهگاه و ثبات اضافی نیاز دارند، یک انتخاب ایدهآل است.
خطرات عمل جراحی
[ویرایش]عمل جراحی بازسازی رباط صلیبی قدامی عمدتاً از ریسک خطر بالا برخوردار نمیباشد. عوارضی که میتواند در هنگام جراحی یا در دوره بهبودی به وجود آید شامل موارد زیر است:
- بیحسی در ناحیه اسکار جراحی یا اطراف آن
- انتقال عفونت و بیماری ویروسی به بیمار: در روش آلوگرافت
- ناپایداری مجدد در اثر پارگی مجدد یا کشیدگی رباط بازسازی شده
- احتمال پارگی تاندون کشکک یا شکستگی کشکک (در صورت استفاده از تاندون این بافت)
- مشکلات محل دهنده تاندون (ایجاد درد در محل برداشته شدن تاندون)
- ترومبوآمبولی (آمبولی لختهخون)
- آسیب به عروق و اعصاب در حین جراحی
- خطرات ناشی از بسته بودن تورنیکه حین جراحی
- افزایش وزن در اثر بیتحرکی
- محدودیت حرکتی بر اثر جراحی
- عفونت در ناحیه جراحی
- خطرات ناشی ازبیهوشی[۱۶]
مصرف دارو
[ویرایش]داروهایی که پزشک تجویز کرده، مراقبت از زخم، مراقبت از وضعیت روحی بیمار و نرمشهایی که بیمار باید انجام دهد از مهمترین نکات هستند. در هر عمل جراحی احتمال عفونت در محل عمل وجود دارد. پس پزشک معالج تا مدتی بعد از عمل جراحی، به بیمار آنتیبیوتیک میدهد تا احتمال عفونت بعد از عمل جراحی کاهش پیدا کند. ممکن است پزشک معالج داروهای آنتیبیوتیک خوراکی برای بیمار تجویز کند تا وی بعد از مرخص شدن از بیمارستان تا مدتی از آنها در منزل استفاده کند. بیمار باید داروها را تا آخر مصرف نموده و هر گونه افزایش در شدت درد را به پزشک معالج اطلاع دهد.
نگارخانه
[ویرایش]- آرتروسکوپی مفصل زانو
- اسکار جراحی پس از بازسازی کامل رباط صلیبی قدامی
جستارهای وابسته
[ویرایش]معادلهای انگلیسی
[ویرایش]- ↑ Tendon
- ↑ Semitendinosus muscle
- ↑ Autograft
- ↑ Posterior cruciate ligament
- ↑ Ligament
- ↑ Arthroscopy
- ↑ Medical diagnosis
- ↑ preventive medicine or prophylaxis
- ↑ Differential diagnosis
- ↑ Magnetic Resonance Imaging
- ↑ X-radiation
- ↑ Knee joint
- ↑ Supine position
- ↑ Tibia
- ↑ Chronic pain
- ↑ Orthotics
- ↑ Anterior Cruciate Ligament
- ↑ Popliteal fossa
- ↑ Hamstring muscles
- ↑ Semitendinosus muscle
- ↑ Sartorius muscle
- ↑ General anaesthesia
- ↑ Spinal anaesthesia
منابع
[ویرایش]- ↑ "What causes an ACL injury?" (به انگلیسی). WebMed. Retrieved 25 April 2016.
- ↑ "Bridge-Enhanced (TM) ACL Repair Clinical Trial Overview" (به انگلیسی). Boston Children's Hospita. Archived from the original on 20 May 2017.
- ↑ "Doctor Examination" (به انگلیسی). AAOS. September 2009.
- ↑ "Pre-operative planning in anterior cruciate ligament reconstruction revision surgery" (به انگلیسی). PubMed Central® (PMC). Retrieved 2013 Jun 12.
{{cite web}}: Check date values in:|تاریخ بازبینی=(help) - ↑ "Knee Laxity Testing Device (KT1000)" (به انگلیسی).
- ↑ "Diagnosis of anterior cruciate ligament injury – clinical assessment" (به انگلیسی). 2009.
- ↑ Communication, Leb. "GENOUROB" (به انگلیسی). Retrieved 2017-11-07.
- ↑ "Anterior Cruciate Ligament (ACL) Surgery" (به انگلیسی). WebMD.
- ↑ "Which Graft?" (به انگلیسی). Physiopedia.
- ↑ "ACL Reconstruction Graft Options" (به انگلیسی).
- ↑ Dr. Jörg Lützner and Dr. Mario Bottesi are employed at the Orthopedic Clinic, University Clinic Carl Gustav Carus, TU Dresden. (February 27, 2009). "Reconstruction of the anterior cruciate ligament" (به انگلیسی). Springer Medical Publishing. Archived from the original on 19 March 2017.
{{cite web}}: نگهداری یادکرد:نامهای متعدد:فهرست نویسندگان (link) - ↑ "Surgical Procedure" (به انگلیسی). Retrieved September 2009.
{{cite web}}: Check date values in:|تاریخ بازبینی=(help) - ↑ "Knee ligament surgery - How it is performed" (به انگلیسی). NHS Choices. 01/07/2018. Retrieved 16/07/2015.
{{cite web}}: Check date values in:|تاریخ بازبینی=و|تاریخ=(help) - ↑ "Final examination" (به انگلیسی). NHS Choices. Retrieved 01/07/2018.
{{cite web}}: Check date values in:|تاریخ بازبینی=(help) - ↑ "Postoperative Course" (به انگلیسی). American Academy of Orthopaedic Surgeons. Retrieved September 2009.
{{cite web}}: Check date values in:|تاریخ بازبینی=(help) - ↑ Micheo W, et al. (2015). Anterior cruciate ligament tear. "ACL Injury: Should I Have Knee Surgery?" (به انگلیسی). WebMD.
پیوند به بیرون
[ویرایش]- [۱] BMC Sports Science, Medicine and Rehabilitation


 French
French Deutsch
Deutsch