Holoprosencéphalie — Wikipédia
| Spécialité | Génétique médicale |
|---|
| CISP-2 | N85 |
|---|---|
| OMIM | 236100 |
| DiseasesDB | 29610 |
| eMedicine | 409265 |
| MeSH | D016142 |
| GeneReviews | [1] |
L'holoprosencéphalie, holoproencéphalie ou HPE est une malformation congénitale du cerveau. Elle consiste en l'absence de séparation du cerveau primitif ou télencéphale en deux hémisphères et deux ventricules.
Il existe plusieurs types d'holoprosencéphalie en fonction de l'étendue de la malformation. Cette malformation entraîne des anomalies associées au visage plus ou moins importantes. Le retard intellectuel est très souvent présent. Les enfants atteints par les formes les plus sévères ne vivent que quelques mois.
Étymologie
[modifier | modifier le code]Composé à partir du grec ancien ὅλος, hólos (entier, tout) + prosô (en avant, loin de…) + ἐγκέφαλος, enképhalos (cerveau). Le prosencéphale est le cerveau antérieur.
Embryologie
[modifier | modifier le code]
Durant la vie embryonnaire, le cerveau se développe à partir d'un tube neural qui se forme vers la troisième semaine. Ce tube neural évolue en formant trois renflements ou vésicules primaires, d'avant en arrière : prosencéphale, mésencéphale, rhombencéphale. Durant la cinquième semaine, ces trois vésicules primaires se subdivisent en cinq vésicules secondaires[1].
Durant la 6e à la 9e semaine, le prosencéphale (cerveau antérieur) se clive selon une scissure longitudinale qui sépare les hémisphères droit et gauche du cerveau. Parallèlement, de la 4e à la 8e semaine, le tube cérébral subit diverses courbures et rotations aboutissant finalement (à partir de la 22e semaine) aux structures définitives d'un cerveau segmenté en différents lobes séparés par des scissures[1],[2].
A l'échelle cellulaire et moléculaire, ces transformations représentent des migrations de cellules qui sont guidées par des molécules de signalisation exprimées par de nombreux gènes dit morphogènes. Ces molécules sont produites à partir de petites populations de cellules ou centres organisateurs[3]. Les transformations s'effectuent selon deux axes, antéro-postérieur et dorso-ventral. Par exemple, celles du tube neural se fait par induction dorsale, suivies de celles du prosencéphale par induction ventrale[2].
Pour expliquer ces transferts d'informations de position à partir de molécules, il est fait appel au modèle du drapeau français[3].
Épidémiologie
[modifier | modifier le code]L'holoprosencéphalie est la malformation cérébrale la plus fréquente chez l'humain, avec une prévalence de 1 sur 250 chez les embryons de début de grossesse. La mortalité intra-utérine de ces malformés est supérieure à 99,5 % (3 sur mille parviennent à la 40e semaine de grossesse)[4].
Du fait de cette mortalité spontanée, la prévalence chez les nés vivants est beaucoup plus faible, de l'ordre de 1 sur 16 000 (extrêmes 1 sur 8 000 et 1 sur 20 000, selon les études)[4],[5].
Définition et types anatomo-cliniques
[modifier | modifier le code]
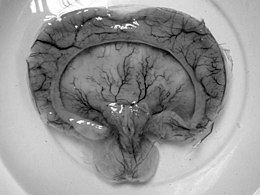
L'holoprosencéphalie (HPE) est une anomalie structurelle du cerveau normalement divisé en deux hémisphères droit et gauche. Dans l'HPE, cette séparation ne se fait pas ou reste incomplète d'où l'existence de différents types d'HPE formant un continuum de malformations (les différents types ne se distinguent pas par des limites précises, ils forment un ensemble continu)[6].
Les HPE sont liées à des malformations de la face dans 80 % des cas[6] (« la face prédit le cerveau »[7], aphorisme utilisé avant l'apparition de l'imagerie cérébrale moderne).
La classification classique de Demyer (1964) distinguait trois formes de gravité décroissante : alobaire, semi-lobaire et lobaire. Mais depuis, avec les progrès de l'imagerie cérébrale, des auteurs ont distingué de nouvelles formes mineures[5],[6].
Formes majeures
[modifier | modifier le code]HPE alobaire
[modifier | modifier le code]C'est la forme la plus sévère avec absence totale de scissure longitudinale et un ventricule cérébral unique (les deux ventricules latéraux du cerveau sont restés fusionnés en un seul)[2].
Cette forme alobaire est associée avec les malformations faciales les plus graves touchant les yeux, le nez, la lèvre supérieure et le palais, par exemple la cyclopie ou le proboscis[2].
Pour ceux qui survivent à la période néonatale, le handicap de développement est profond : déficits moteurs (dont l'incapacité à tenir la position assise), troubles extra-pyramidaux, incapacité cognitive et verbale. Ces personnes sont totalement dépendantes dans la vie quotidienne[5].
HPE semi-lobaire
[modifier | modifier le code]Les zones frontales et pariétales du cerveau restent fusionnées. La scissure longitudinale est présente uniquement dans la partie postérieure, les malformations faciales sont en général moins sévères que dans la forme alobaire[2].
La sévérité des troubles est variable, quelques cas arrivent à se déplacer seuls et à dire quelques mots, mais la plupart sont en chaise roulante avec des déficits moteurs et un retard intellectuel profond[5].
Fomes moyennes et mineures
[modifier | modifier le code]Les sujets atteints ont un meilleur pronostic, mais sont diagnostiqués plus tardivement (anomalies faciales mineures non remarquées) ou lors d'apparition de troubles neurologiques (épilepsie, trouble moteur…)[5]. Le fait de pouvoir diagnostiquer plus de formes mineures conduit à augmenter la prévalence de l'HPE[6].
HPE lobaire
[modifier | modifier le code]Le cerveau est séparé dans la plus grande partie et la plupart des structures de la ligne médiane sont bien formées ; seule la partie frontale inférieure , du cerveau est fusionnée. Ces caractéristiques font que le diagnostic par imagerie est plus difficile dans cette forme que dans les deux précédentes[5].
Variant interhémisphérique
[modifier | modifier le code]L'absence de séparation ne siège qu'au milieu de la ligne interhémisphérique, où lobe frontal et lobe pariétal ne sont pas parvenus à se séparer. Il peut exister également une absence de clivage des noyaux gris centraux et des thalamus et une agénésie partielle du corps calleux[2].
Autres formes mineures
[modifier | modifier le code]La non-séparation est limitée aux régions septale et/ou préoptique ; les sujets présentent un retard de langage et d'apprentissage mais les fonctions motrices sont relativement épargnées[8].
Il peut exister des microformes d'HPE où le développement du cerveau est normal, mais avec quelques caractéristiques faciales particulières : par exemple des yeux plus rapprochés que la normale avec une seule incisive supérieure centrale[2].
Clinique et pronostic
[modifier | modifier le code]Pour les enfants atteints d'HPE qui naissent vivants, la mortalité post-natale est très élevée. Toutes formes confondues, le taux de mortalité est estimé à 33 % au premier jour, et à 58 % au premier mois. Le taux de survie après un an est de l'ordre de 29 %[5].
Les formes sévères d'HPE, comme le type alobaire, ne survivent guère : il s'agit des formes associées à des malformations facio-craniales léthales comme la cyclopie, le proboscis (nez en forme de tube), ou à des anomalies chromosomiques[6].
Pour les autres, la durée de vie moyenne est de quatre ans, et 15 % d'entre eux peuvent atteindre ou approcher l'adolescence[6]. Ce taux de survie est en augmentation du fait des progrès du diagnostic (détection des formes mineures) et de la prise en charge[5].
Les enfants atteints d'HPE (formes non létales) présentent des manifestations variables selon la degré de malformations. Ils ont en commun[5],[6] :
- des troubles neurologiques : outre le retard mental, près de la moitié d'entre eux ont une épilepsie. Les autres manifestations possibles sont l'hydrocéphalie, des troubles musculaires et des mouvements anormaux.
- des malformations craniofaciales : microcéphalie, yeux très rapprochés ou très écartés, colobome, nez court et plat, fente labio-palatine, incisive centrale unique.
- des troubles endocriniens multiples du fait des malformations de l'hypothalamus et de l'hypophyse.
- des troubles de la déglutition gênant l'alimentation, pouvant nécessiter une gastrostomie.
- des troubles neurovégétatifs : température instable, troubles du rythme respiratoire et cardiaque.
Diagnostic anténatal
[modifier | modifier le code]Le diagnostic anténatal se fait par imagerie. Il est plus facile dans les formes majeures (HPE alobaire ou semi lobaire) lors des échographies morphologiques du premier trimestre. Il est plus difficile dans les formes mineures, la réalisation d'une imagerie à résonance magnétique permet le diagnostic en cas de doute[5],[6].
Lorsqu'une HPE fœtale est diagnostiquée ou suspectée des tests génétiques sont proposés : caryotype (présence d'une trisomie 13 ou d'une trisomie 18), diagnostic moléculaire de mutations de gènes… Une anomalie génétique est détectée dans près d'un tiers des cas. Ces examens ne constituent qu'un critère d'appoint par rapport à l'imagerie qui garde son rôle déterminant principal[5],[6].
Causes
[modifier | modifier le code]

Les causes d'holoprosencéphalie (HPE) sont des facteurs génétiques et non-génétiques (tératogènes environnementaux), dont les combinaisons sont probablement responsables de la diversité et de la complexité des HPE.
Causes environnementales
[modifier | modifier le code]Principales
[modifier | modifier le code]Les deux causes environnementales principales, formellement reconnues, d'holoprosencéphalie chez l'humain sont[6] :
- Le diabète insulino-dépendant maternel qui présente un risque d'HPE de 1 %, en multipliant le risque par plus de 10 (jusqu'à 200 fois plus par rapport à la population générale[9]).
- L'exposition prénatale à l'alcool (éthanol), ce risque se cumule avec le tabagisme. L'éthanol est un inhibiteur du gène Sonic hedgehog[10],[11].
D'autres facteurs, toxiques ou infectieux, ont été signalés en association avec l'HPE lors d'expositions prénatales : acide rétinoïque, hypolipémiants de la classe des statines, mycotoxines (comme l'ochratoxine), infections (cytomégalovirus, rubéole, toxoplasmose)[5],[6]
Autres
[modifier | modifier le code]Chez l'animal, la cyclopamine issue de Veratrum californicum est également une cause possible de l'holoprosencéphalie. La cyclopamine a été découverte dans les années 1950 lors d'une épidémie de cyclopie dans un troupeau de moutons en Californie (25 % des agneaux à la naissance). Ce stéroïde végétal, brouté par les brebis pleines, agit en bloquant la protéine Smoothened (en) du système de différenciation cellulaire hedgehog[3],[5].
Depuis, d'autres facteurs pouvant induire une HPE ont été identifiés, dont des pesticides tels que le Pipéronyl butoxide (en) et les phytocannabinoïdes[3].
L'exposition aux rayonnements ionisants et aux métaux lourds, ainsi que le rôle protecteur de l'acide folique sont en discussion (études divergentes en ce qui concerne l'HPE)[5].
Causes génétiques
[modifier | modifier le code]Maladies chromosomiques
[modifier | modifier le code]Environ 25 % à 50 % des individus avec HPE ont une anomalie chromosomique. Les anomalies chromosomiques sont non spécifiques tant par le nombre que par l'anomalie structurelle. Ceux avec HPE et un caryotype normal ne peuvent pas être distingués de ceux avec un caryotype anormal sur la base d'une anomalie craniofaciale ou d'un sous-type de HPE en échographie ; cependant, les individus avec HPE à la suite d'une anomalie chromosomique ont souvent d'autres malformations[12],[5].
Les anomalies chromosomiques numériques concernées comprennent la trisomie 13 (70% des cas d'anomalies[6]) puis la trisomie 18 et la triploïdie. Une arhinencéphalie est observée chez environ 70 % des personnes atteintes de trisomie 13, dont la prévalence à la naissance est de 1: 5000. Des défauts du corps calleux ont été rapportés avec la trisomie 18.
Des anomalies chromosomiques structurelles associées à l'HPE ont été signalées dans pratiquement tous les chromosomes, il s'agit de suppressions ou des duplications impliquant des régions connues pour héberger des gènes associés à la HPE[5].
Maladies géniques
[modifier | modifier le code]Environ 18 à 25 % des HPE relèvent d'une cause monogénique (anomalie d'un seul gène). Ces gènes sont impliqués directement ou indirectement dans la régulation de la signalisation du morphogène hedgehog. Ils sont associés soit avec des HPE non syndromiques (HPE isolées), soit avec des HPE syndromiques (HPE dans le cadre d'une maladie génétique)[5].
Holoproencéphalie non syndromique
[modifier | modifier le code]L'utilisation de puces à ADN est un moyen économique de rechercher les troubles génétiques qui peuvent entraîner cette maladie dans le cadre des HPE non syndromiques[13].
En 2023, au moins 17 gènes ont été identifiés comme associés à une HPE non syndromique (HPE isolée). Les gènes principaux sont : SHH, ZIC2, SIX3, FGF8 et FGFR1, chacun étant responsable de plus de 2 % à 5 % des HPE[5]. De nombreuses personnes atteintes d'HPE isolée n'ont pas de mutation génétique identifiée. La cause de cette maladie est inconnue chez ces personnes.
Ces gènes mutés se transmettent selon un mode autosomique dominant, mais avec une pénétrance incomplète et une expression variable : près d'un tiers à la moitié des porteurs de gène muté n'ont pas de symptômes ou présentent des malformations minimes (par exemple incisive médiane unique). Ces grandes variations intrafamiliales pourraient s'expliquer par l'implication d'autres gènes ou de facteurs environnementaux modifiant l'expression et la pénétrance[3],[5].
Holoprosencéphalie syndromique
[modifier | modifier le code]Elle constitue 25 % des holoprosencéphalies. Il s'agit d'un ensemble de maladies génétiques rares avec holoprosencéphalie comme caractéristique, et qui se transmettent un mode dominant ou récessif.
Transmission autosomique dominante :
- Syndrome de Pallister-Hall ;
- Syndrome de Rubinstein-Taybi ;
- Syndrome de Kallmann ;
- Syndrome de Steinfeld (de);
- Syndrome de Hartsfield (en) ;
Transmission autosomique récessive :
- Pseudo-trisomie 13 (holoprosencéplalie-polydactylie post-axiale)
- Syndrome de Smith-Lemli-Opitz ;
- Syndrome de Stromme (en) ;
- Syndrome de Meckel ;
- Syndrome de Gênes (holoprosencéphalie-craniosynostose)
- Syndrome de Lambotte (holoprosencéphalie-microcéphalie)
- Syndrome hydrolethalus (en) ;
- Avec absence de bras et fente palatine[14].
Transmission diverse ou inconnue :
- Absence ou hypoplasie d'oreille[15];
- Absence ou hypoplasie de la mâchoire ;
- Dysgénésie caudale (hypoplasie de la région sacrée).
Conseil génétique
[modifier | modifier le code]Le conseil génétique est difficile, à cause de la grande variété des cas et de leurs origines. Il dépend des résultats des investigations médicales réalisées. Par exemple, la situation est différente si une anomalie génétique est retrouvée chez les parents (un risque de récidive peut être évalué) ou s'il s'agit d'une nouvelle mutation apparue chez l'enfant[6],[9].
Plus de 65 % des cas d'holoprosencéphalie restent inexpliqués, ce qui nécessite des efforts de recherche, tant dans l'identification d'autres gènes impliqués que dans l'enquête épidémiologique des facteurs d'environnement[6]. Les parents ont besoin d'informations, de soutien psychologique, surtout dans les cas inexpliqués où il faut gérer l'incertitude pour prendre des décisions[5].
Une interruption médicale de grossesse est généralement acceptée dans les cas d'holoprosencéphalies graves où la survie post-natale est évaluée à quelques jours ou quelques semaines. Toutefois, dans la majorité des cas le pronostic reste incertain, surtout pour les formes moins sévères. Il faut alors éviter d'utiliser des termes définitifs tels que « non viable » ou « vie de légume », et donner des issues possibles, basées sur la littérature scientifique et les expériences des parents d'enfants atteints[5].
La prise en charge de ces situations relève d'une approche multidisciplinaire[5]. En France (2018), il n'existe pas d'associations de parents HPE, mais il est systématiquement proposé de prendre contact avec des associations généralistes telles que l'Alliance maladies rares ou, l'UNAPEI[9].
Références
[modifier | modifier le code]- (en) William J. Larsen, Human Embryology, New York, Churchill Linvingstone, , 512 p. (ISBN 978-0-443-079894), p. 413-415.
- Zvi Leibovitz, Tally Lerman-Sagie et Leila Haddad, « Fetal Brain Development: Regulating Processes and Related Malformations », Life, vol. 12, no 6, , p. 809 (ISSN 2075-1729, PMID 35743840, PMCID 9224903, DOI 10.3390/life12060809, lire en ligne, consulté le )
- Tamar Sapir, Dalit Sela-Donenfeld, Maayan Karlinski et Orly Reiner, « Brain Organization and Human Diseases », Cells, vol. 11, no 10, , p. 1642 (ISSN 2073-4409, PMID 35626679, PMCID 9139716, DOI 10.3390/cells11101642, lire en ligne, consulté le )
- Robin Edison et Maximilian Muenke, « The interplay of genetic and environmental factors in craniofacial morphogenesis: holoprosencephaly and the role of cholesterol », Congenital Anomalies, vol. 43, no 1, , p. 1–21 (ISSN 0914-3505, PMID 12692399, DOI 10.1111/j.1741-4520.2003.tb01022.x, lire en ligne, consulté le )
- Maísa Malta, Rowim AlMutiri, Christine Saint Martin et Myriam Srour, « Holoprosencephaly: Review of Embryology, Clinical Phenotypes, Etiology and Management », Children, vol. 10, no 4, , p. 647 (ISSN 2227-9067, PMID 37189898, DOI 10.3390/children10040647, lire en ligne, consulté le )
- (en) Christèle Dubourg, Claude Bendavid, Laurent Pasquier et Catherine Henry, « Holoprosencephaly », Orphanet Journal of Rare Diseases, vol. 2, no 1, , p. 8 (ISSN 1750-1172, PMID 17274816, PMCID PMC1802747, DOI 10.1186/1750-1172-2-8, lire en ligne, consulté le )
- W. Demyer, W. Zeman et C. G. Palmer, « THE FACE PREDICTS THE BRAIN: DIAGNOSTIC SIGNIFICANCE OF MEDIAN FACIAL ANOMALIES FOR HOLOPROSENCEPHALY (ARHINENCEPHALY) », Pediatrics, vol. 34, , p. 256–263 (ISSN 0031-4005, PMID 14211086, résumé)
- J.S. Hahn, P.D. Barnes, N.J. Clegg et E.E. Stashinko, « Septopreoptic Holoprosencephaly: A Mild Subtype Associated with Midline Craniofacial Anomalies », AJNR: American Journal of Neuroradiology, vol. 31, no 9, , p. 1596–1601 (ISSN 0195-6108, PMID 20488907, PMCID 7965016, DOI 10.3174/ajnr.A2123, lire en ligne, consulté le )
- Sylvie ODENT et Laurent PASQUIER, « Holoprosencephalie (HPE) & formes apparentées » [PDF], sur has-sante.fr,
- Stéphane Louryan et Nathalie Vanmuylder, Les monstres : de la mythologie à la biologie du développement. Pour une vision scientifique et humaniste de la différence, Belgique, Académie Royale de Belgique, , 120 p. (ISBN 978-2-8031-0797-1)
- « Cours-conférence dispensé au Collège Belgique par le Professeur Stéphane Louryan le 2 février 2022. Détail de l'holoprosencéphalie, à partir de 18 minutes et 30 secondes. Evocation de la conséquence d'ingestion d'alcool à 28 minutes et 20 secondes. », sur YouTube, (consulté le )
- C. L. Olsen, J. P. Hughes, L. G. Youngblood et M. Sharpe-Stimac, « Epidemiology of holoprosencephaly and phenotypic characteristics of affected children: New York State, 1984-1989 », American Journal of Medical Genetics, vol. 73, no 2, , p. 217–226 (ISSN 0148-7299, PMID 9409876, DOI 10.1002/(sici)1096-8628(19971212)73:2<217::aid-ajmg20>3.0.co;2-s, résumé)
- (en) Daniel E. Pineda‐Alvarez, Christèle Dubourg, Véronique David et Erich Roessler, « Current recommendations for the molecular evaluation of newly diagnosed holoprosencephaly patients », American Journal of Medical Genetics Part C: Seminars in Medical Genetics, vol. 154C, no 1, , p. 93–101 (ISSN 1552-4876, PMID 20104604, PMCID PMC2815008, DOI 10.1002/ajmg.c.30253, lire en ligne, consulté le )
- « OMIM Entry - % 601357 - BRACHIAL AMELIA, CLEFT LIP, AND HOLOPROSENCEPHALY; ACLH », sur omim.org (consulté le )
- « OMIM Entry - % 600674 - MICROTIA-ANOTIA », sur omim.org (consulté le )
Voir aussi
[modifier | modifier le code]Articles connexes
[modifier | modifier le code]Liens externes
[modifier | modifier le code]- (en) Benjamin D. Solomon, Andrea Gropman et Maximilian Muenke, « Holoprosencephaly Overview », dans GeneReviews®, University of Washington, Seattle, (PMID 20301702, lire en ligne)
- Thierry Billette de Villemeur, « La consultation de neurologie fœtale : l'image du fœtus et son devenir » [html], sur cairn.info,
- Marie-Laure Moutard, « Que va-t-il devenir ? Après le diagnostic prénatal d'une malformation cérébrale », sur cairn.info,
- (en) Veronica Escobar, « The other side of the chart », Family Medicine, vol. 46, no 8, , p. 638–639 (ISSN 1938-3800, PMID 25163046, lire en ligne, consulté le ). Témoignage d'une mère (médecin américaine) dont l'enfant a vécu deux mois.
- Alexis DUPORT, « Témoignage de Noël : Notre petit miracle à nous », sur Genethique, (consulté le ). Témoignage de parent.


 French
French Deutsch
Deutsch